Nagłe zatrzymanie krążenia u dziecka to dramatyczna sytuacja, która wymaga natychmiastowego i opanowanego działania. Wiedza na temat prawidłowej resuscytacji może uratować życie. Z tego artykułu dowiesz się, jakie są najczęstsze przyczyny zatrzymania akcji serca u dzieci i jak prawidłowo wykonać resuscytację krążeniowo-oddechową (RKO). Przedstawimy też krok po kroku instrukcję pierwszej pomocy. Głodny wiedzy? Zapraszamy do krótkiej, lecz treściwej lektury.
Spis treści:
- Resuscytacja dzieci i niemowląt – przyczyny zatrzymania akcji serca
- Od czego zacząć pierwszą pomoc u dzieci i niemowląt?
- Kolejne kroki resuscytacji dziecka – 5 oddechów ratowniczych i reanimacja
- Resuscytacja krążeniowo-oddechowa niemowląt
- Resuscytacja dzieci powyżej 1. roku życia
- Pierwsza pomoc u dzieci krok po kroku
- Kiedy wezwać pomoc?
- Podsumowanie
Resuscytacja dzieci i niemowląt – przyczyny zatrzymania akcji serca
Jak mawiają pediatrzy, „dziecko to nie jest mały dorosły” i nie ma w tym krzty przesady. Populacja pediatryczna, w odróżnieniu od dorosłych, z reguły nie jest obciążona wieloma chorobami, dodatkowo zależności anatomiczne (zwłaszcza dróg oddechowych) są różne. Oznacza to, że przy zatrzymaniu krążenia spodziewamy się innych przyczyn niż u dorosłych.
Dochodzi do niego najczęściej z powodu:
- niedotlenienia (zadławienie, utonięcie, zadymienie) – 60% przypadków,
- urazów (wypadki komunikacyjne, upadki z wysokości) – 20%,
- chorób układu oddechowego (astma, zapalenie płuc u dziecka) – 10%,
- nagłej śmierci łóżeczkowej (SIDS) – dotyczy niemowląt do 1. roku życia,
- wrodzonych wad i/lub zaburzeń rytmu,
- wrodzonych wad metabolizmu.

| Uwaga nr 1 W przeciwieństwie do dorosłych, u dzieci zatrzymanie krążenia zwykle poprzedza nagłe zatrzymanie oddechu. |
Od czego zacząć pierwszą pomoc u dzieci i niemowląt?
Zanim zaczniemy omawiać szczegóły dotyczące udzielania pierwszej pomocy, pamiętaj – zalecenia towarzystw naukowych co do sposobu jej przeprowadzania nie są dziełem przypadku, lecz najlepszych dostępnych dowodów. Trzymaj się algorytmu i nie ulegaj panice – to znacznie zwiększa szansę na przeżycie poszkodowanego:
- krok 1: Oceń bezpieczeństwo; sprawdź, czy miejsce jest bezpieczne dla Ciebie i dziecka,
- krok 2: sprawdź reakcję; delikatnie potrząśnij za ramię (u niemowlęcia – dotknij stopy), zawołaj głośno: „Czy wszystko w porządku?”,
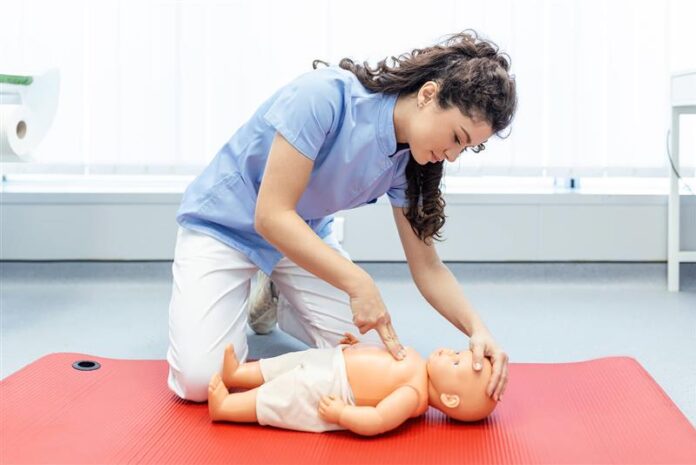
- krok 3: Sprawdź oddech w następujący sposób: odsłoń klatkę piersiową, przyłóż ucho do ust i nosa dziecka, patrząc jednocześnie na ruchy klatki piersiowej, jeśli dziecko oddycha to ułóż je w pozycji bezpiecznej, jeśli natomiast nie oddycha lub oddech jest nieregularny – natychmiast rozpocznij RKO!
Kolejne kroki resuscytacji dziecka – 5 oddechów ratowniczych i reanimacja
Pamiętaj, że kluczem do skutecznej resuscytacji jest odpowiednia jakość wykonywania kolejnych kroków; w zależności od wieku poszczególne elementy będą się nieco różnić (o tym w kolejnych punktach).
Schemat i sposób resuscytacji są następujące:
- 5 oddechów ratowniczych:
- niemowlęcia: obejmij ustami nos i usta dziecka,
- u starszego dziecka: zatkaj nos, obejmij usta swoimi ustami,
- wdmuchuj powietrze przez 1 sekundę, obserwując unoszenie się klatki piersiowej,
- powtórz pięciokrotnie,
- tzw. masaż serca u dziecka, czyli uciskanie klatki piersiowej:
- niemowląt (0-1 rok): uciskaj 2 palcami na środku klatki piersiowej (1 cm poniżej linii sutkowej), głębokość ucisku ok. ⅓ wymiaru przednio-tylnego klatki piersiowej, tempo: 100-120 uciśnięć na minutę,
- u dzieci (powyżej 1. roku życia): uciskaj jedną ręką na mostku, głębokość ucisku ok. ⅓ wymiaru przednio-tylnego klatki piersiowej, tempo: 100-120 uciśnięć na minutę,
- po wykonaniu 5 oddechów ratunkowych dalsze (wyżej podane) kroki wykonuj w stosunku 15 uciśnięć – 2 wdechy (15:2); jeśli jesteś sam – po 1 minucie RKO zadzwoń pod 112.
| UWAGA nr 2 Zapamiętaj – wysokiej jakości uciśnięcia klatki piersiowej są głównym czynnikiem warunkującym “zastąpienie” pracy serca! |
| UWAGA nr 3 Jak osiągnąć tempo 100-120 uciśnięć na minutę? To proste. Wystarczy uciskać w rytm piosenki Stayin’ Alive słynnego zespołu Bee Gees. |
Resuscytacja krążeniowo-oddechowa niemowląt
Oto kilka odmienności przy prowadzeniu RKO niemowląt:
- pozycja: na twardym podłożu (np. stole),
- uciski: 2 palcami (jeśli jesteś sam) lub 2 kciukami (jeśli pomaga drugi ratownik; pozostałe palce obejmują od tyłu klatkę piersiową),
- oddechy: obejmij nos i usta dziecka swoimi ustami,
- nie przerywaj RKO dłużej niż na 10 sekund!
Resuscytacja dzieci powyżej 1. roku życia
W tej grupie wiekowej:
- pozycja: na plecach, na twardej powierzchni,
- uciski: jedna ręka (u małych dzieci) lub dwie ręce (u większych),
- oddechy: zatkaj nos, obejmij usta dziecka.
| UWAGA nr 4 Jeśli boisz się wykonywać oddechy – rób same uciski (RKO tylko rękami). |
Pierwsza pomoc u dzieci krok po kroku
Twoje opanowanie i trzymanie się algorytmu to dwa czynniki, które są absolutnie podstawowe w sytuacji, gdy dziecko jest nieprzytomne. Oto szybka instrukcja postępowania, będąca podsumowaniem dotychczasowych treści:
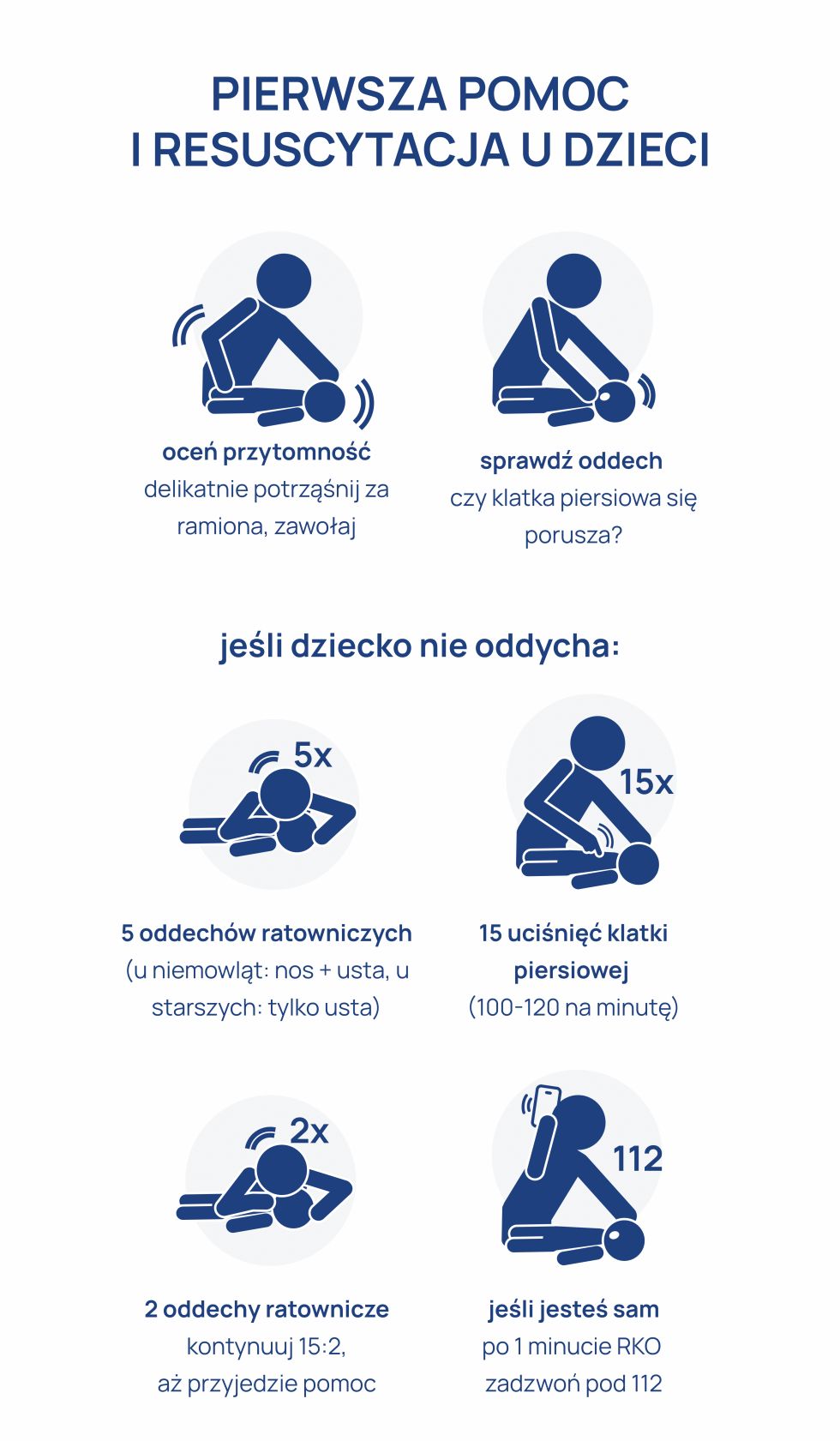
- sprawdź bezpieczeństwo – czy możesz podejść do dziecka?
- oceń przytomność – delikatnie potrząśnij za ramiona, zawołaj,
- sprawdź oddech – czy klatka piersiowa się porusza?
- jeśli dziecko nie oddycha:
- 5 oddechów ratowniczych (u niemowląt: nos + usta, u starszych: tylko usta),
- 15 uciśnięć klatki piersiowej (100-120 na minutę),
- 2 oddechy ratownicze,
- kontynuuj 15:2, aż przyjedzie pomoc,
- jeśli jesteś sam – po 1 minucie RKO zadzwoń pod 112.
Kiedy wezwać pomoc?
Natychmiast, jeśli dziecko:
- nie oddycha,
- jest nieprzytomne,
- ma drgawki,
- straciło przytomność po urazie, zwłaszcza głowy.
| UWAGA nr 5 Nie zwlekaj! Każda minuta bez RKO zmniejsza szanse na przeżycie aż o 10%! |
Podsumowanie
Zatrzymanie krążenia u dzieci najczęściej wynika z niedotlenienia. Resuscytację zaczynamy od 5 oddechów ratowniczych. U niemowląt uciskamy 2 palcami, u starszych dzieci – jedną ręką. Stosunek uciśnięć do oddechów: 15:2. Jeśli boisz się wykonywania oddechów – wykonuj same uciski klatki piersiowej. Nie bój się działać! Nawet nieidealna resuscytacja zwiększa szanse dziecka na przeżycie!
Źródła
- Wytyczne Europejskiej Rady Resuscytacji 2021
https://cprguidelines.eu/guidelines-2021 - Duff JP, Topjian AA, Berg MD, Chan M, Haskell SE, Joyner BL Jr, Lasa JJ, Ley SJ, Raymond TT, Sutton RM, Hazinski MF, Atkins DL. 2019 American Heart Association Focused Update on Pediatric Basic Life Support: An Update to the American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2019 Dec 10;140(24):e915-e921. doi: 10.1161/CIR.0000000000000736. Epub 2019 Nov 14. PMID: 31722546.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000000736?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org - Wyckoff MH, Greif R, Morley PT, Ng KC, Olasveengen TM, Singletary EM, Soar J, Cheng A, Drennan IR, Liley HG, Scholefield BR, Smyth MA, Welsford M, Zideman DA, Acworth J, Aickin R, Andersen LW, Atkins D, Berry DC, Bhanji F, Bierens J, Borra V, Böttiger BW, Bradley RN, Bray JE, Breckwoldt J, Callaway CW, Carlson JN, Cassan P, Castrén M, Chang WT, Charlton NP, Chung SP, Considine J, Costa-Nobre DT, Couper K, Couto TB, Dainty KN, Davis PG, de Almeida MF, de Caen AR, Deakin CD, Djärv T, Donnino MW, Douma MJ, Duff JP, Dunne CL, Eastwood K, El-Naggar W, Fabres JG, Fawke J, Finn J, Foglia EE, Folke F, Gilfoyle E, Goolsby CA, Granfeldt A, Guerguerian AM, Guinsburg R, Hirsch KG, Holmberg MJ, Hosono S, Hsieh MJ, Hsu CH, Ikeyama T, Isayama T, Johnson NJ, Kapadia VS, Kawakami MD, Kim HS, Kleinman M, Kloeck DA, Kudenchuk PJ, Lagina AT, Lauridsen KG, Lavonas EJ, Lee HC, Lin YJ, Lockey AS, Maconochie IK, Madar RJ, Malta Hansen C, Masterson S, Matsuyama T, McKinlay CJD, Meyran D, Morgan P, Morrison LJ, Nadkarni V, Nakwa FL, Nation KJ, Nehme Z, Nemeth M, Neumar RW, Nicholson T, Nikolaou N, Nishiyama C, Norii T, Nuthall GA, O’Neill BJ, Ong YG, Orkin AM, Paiva EF, Parr MJ, Patocka C, Pellegrino JL, Perkins GD, Perlman JM, Rabi Y, Reis AG, Reynolds JC, Ristagno G, Rodriguez-Nunez A, Roehr CC, Rüdiger M, Sakamoto T, Sandroni C, Sawyer TL, Schexnayder SM, Schmölzer GM, Schnaubelt S, Semeraro F, Skrifvars MB, Smith CM, Sugiura T, Tijssen JA, Trevisanuto D, Van de Voorde P, Wang TL, Weiner GM, Wyllie JP, Yang CW, Yeung J, Nolan JP, Berg KM; Collaborators. 2022 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations: Summary From the Basic Life Support; Advanced Life Support; Pediatric Life Support; Neonatal Life Support; Education, Implementation, and Teams; and First Aid Task Forces. Circulation. 2022 Dec 20;146(25):e483-e557. doi: 10.1161/CIR.0000000000001095. Epub 2022 Nov 3. Erratum in: Circulation. 2024 May 21;149(21):e1218. doi: 10.1161/CIR.0000000000001253. PMID: 36325905.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000000736?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org