Artykuł został zaktualizowany 24.11.2025 r.
Sepsa jest stanem, który bezpośrednio zagraża życiu człowieka. Co roku odnotowuje się na świecie ok. 50 mln przypadków sepsy, z czego 11 mln kończy się zgonem („The Lancet”). Szacuje się, że w Polsce sepsa dotyka rocznie co najmniej 50 tysięcy pacjentów, spośród których co drugi umiera. Szybkie rozpoznania sepsy i podjęcie właściwej terapii zwiększa szanse pacjenta na przeżycie i powrót do zdrowia. Każda godzina opóźnienia w rozpoznaniu sepsy oddala taką szansę o 7-8%. Artykuł jest próbą odpowiedzi na pytania najczęściej zadawane przez pacjentów.
| Dowiesz się z niego: >> czym jest sepsa i co ją różni od zakażenia, >> co jest najczęstszą przyczyną sepsy, >> kto jest najbardziej narażony na sepsę, >> czy sepsa jest zaraźliwa, >> jakie objawy mogą pojawić się w przebiegu sepsy, >> jak diagnozuje się sepsę, >> dlaczego w pokonaniu sepsy kluczowe jest szybkie rozpoznanie i wdrożenie leczenia, >> czy istnieją różnice w sepsie u dzieci i u dorosłych, >> jak wygląda leczenie sepsy. |
Spis treści:
- Co to jest sepsa?
- Sepsa – przyczyny
- Jak długo rozwija się sepsa?
- Jakie są objawy sepsy?
- Sepsa u dzieci
- Czy sepsa jest zaraźliwa?
- Jak leczy się sepsę?
- Jak zdiagnozować sepsę? Pakiet badań
- Czy sepsa jest śmiertelna?
- Zakończenie
- Sepsa – najczęściej zadawanie pytanie (FAQ)
Co to jest sepsa?
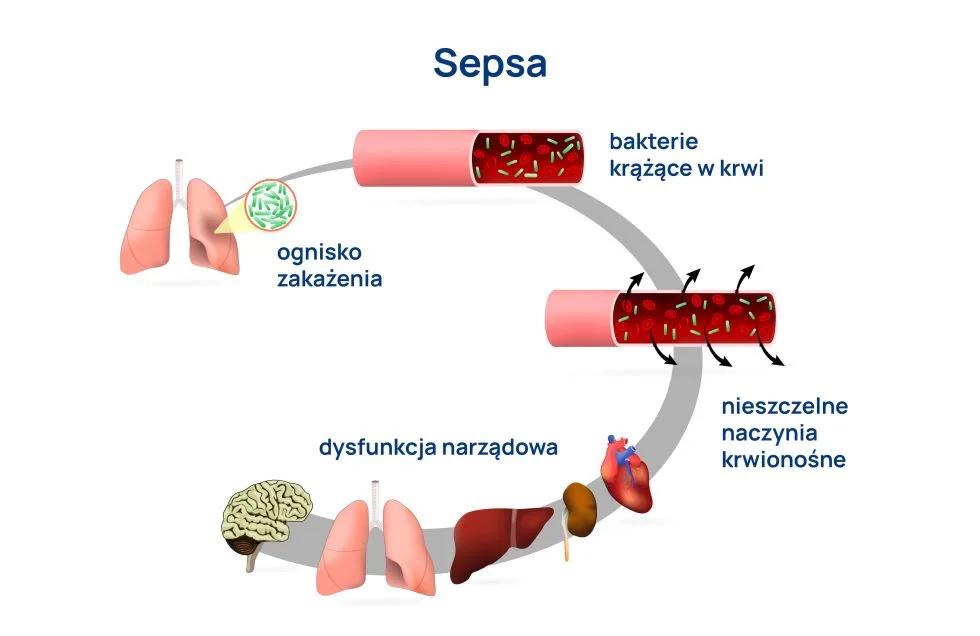
Sepsa to stan zagrażający życiu, w którym na skutek zakażenia dochodzi do uszkadzania własnych tkanek i narządów poprzez nieprawidłową reakcję organizmu. Stan, w którym zaburzenia są tak głębokie, że znacząco zwiększają śmiertelność, określany jest mianem wstrząsu septycznego.
Sepsa – przyczyny
Sepsa nie jest oddzielną jednostką chorobową. Stan kryjący się pod tym pojęciem jest spowodowany patologiczną reakcją układu odpornościowego na zakażenie i może być konsekwencją każdej infekcji. Chociaż w zdecydowanej większości przypadków za zakażenie, które może prowadzić do rozwoju sepsy odpowiedzialne są bakterie, sepsę mogą wywoływać również wirusy i grzyby.
Sepsa pozaszpitalna
Sepsę pozaszpitalną, która może dotykać również uprzednio zdrowych ludzi, wywołują głównie:
- Neisseria meningitidis,
- Streptococcus pneumoniae,
- Haemophilus influenzae,
- Streptococcus pyogenes,
- Salmonella spp.
Sepsa w szpitalu
W szpitalu przyczyną sepsy mogą być różnorodne szczepy bakterii, w tym typowo szpitalne, oporne na antybiotyki, rzadziej powodem jest infekcja wywołana przez grzyby lub wirusy. Sepsę szpitalnąnajczęściej wywołują:
- Escherichia coli,
- Klebsiella pneumoniae,
- Pseudomonas aeruginosa,
- Acinetobacter baumanii,
- Staphylococcus aureus,
- Streptococcus spp,
- Staphylococcus spp, inne niż gronkowiec złocisty,
- Candida albicans.
Sepsa może dotknąć każdego, jednak najbardziej narażone są na nią osoby z obniżoną odpornością. W przypadku sepsy pozaszpitalnej, która zazwyczaj ma piorunujący przebieg, najczęściej chorują dzieci, młodzież i młodzi dorośli, rzadziej osoby starsze.
W warunkach szpitalnych szczególnie narażeni na sepsę są pacjenci:
- po zabiegach chirurgicznych,
- wentylowani mechanicznie,
- żywieni dojelitowo,
- z długo utrzymywanymi cewnikami,
- z wszczepionymi protezami i innymi ciałami obcymi,
- po przetoczeniach płynów i/lub preparatów krwiopochodnych,
- poddani długotrwałemu leczeniu antybiotykami.
To również może Cię zainteresować:
>> Suplementacja – świadome budowanie odporności
>> Kiedy podejrzewać niedobory odporności u dzieci?
Jak długo rozwija się sepsa?
Sepsa może rozwijać się bardzo szybko – od kilku do kilkunastu godzin, czasami dłużej. Szybkość wystąpienia sepsy zależna jest od stanu odporności pacjenta, czynnika etiologicznego (drobnoustroju), który jest przyczyną zakażenia oraz od miejsca zakażenia.
Jakie są objawy sepsy?
Objawy sepsy w początkowej fazie są mało swoiste, co jest uznawane za główną przyczynę wysokiej śmiertelności z jej powodu. Symptomy sepsy zazwyczaj pojawiają się nagle, a stan pacjenta ulega szybkiemu pogorszeniu. Pacjenci z podejrzeniem sepsy powinni być w jak najszybszym czasie poddani leczeniu w warunkach szpitalnych.
U pacjentów wysokiego ryzyka rozwoju sepsy, we wczesnym jej okresie, pojawiają się:
- zaburzenia przytomności,
- przyspieszony oddech – częstość oddechów ≥ 22/min,
- spadek ciśnienia krwi – ciśnienie skurczowe krwi ≤ 100 mmHg.
W przypadku zaistnienia co najmniej dwóch spośród trzech wymienionych objawów konieczna jest dalsza pogłębiona diagnostyka sepsy.
| Sepsa wymaga natychmiastowego leczenia szpitalnego, więc przy niepokojących objawach należy niezwłocznie udać się na SOR (Szpitalny Oddział Ratunkowy) lub wezwać karetkę. |
Charakterystyczne objawy sepsy u dorosłych
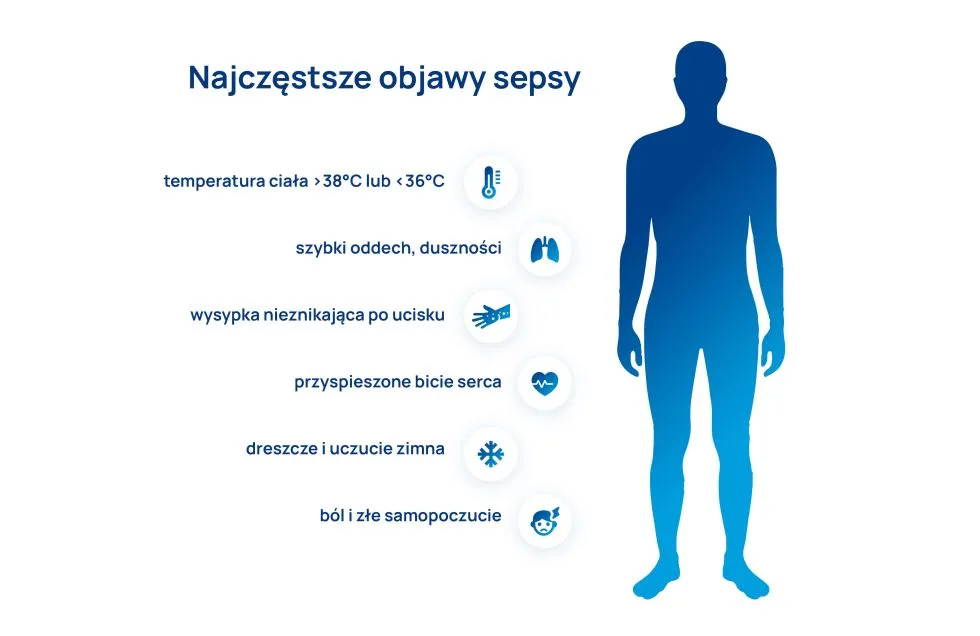
Do charakterystycznych objawów sepsy należą:
- temperatura ciała >38°C lub <36°C,
- dreszcze i uczucie zimna,
- szybki oddech, duszności,
- przyspieszone bicie serca,
- obniżone ciśnienie tętnicze,
- wysypka nieznikająca po ucisku,
- zaburzenia świadomości,
- ból i złe samopoczucie,
- obrzęki,
- zimne dłonie, spocona skóra.
Sepsa – objawy skórne
Jednym z objawów sepsy są charakterystyczne plamki wybroczynowe na skórze, które nie bledną pod wpływem ucisku. Plamki, początkowo drobne, mogą ulegać powiększeniu przypominając siniaki. Wystąpienie wybroczynowych zmian skórnych u pacjentów z gorączką, przyspieszonym oddechem i tętnem jest bardzo niepokojącym objawem i wymaga natychmiastowej pomocy medycznej. Plamki krwotoczne umiejscowione na kończynach, tułowiu oraz wybroczyny na spojówkach i w jamie ustnej mogą być symptomem sepsy meningokokowej, rzadziej pneumokokowej. Należy pamiętać, że zmiany w postaci wybroczyn skórnych nie występują w każdym przypadku sepsy lub mogą mieć inną niż sepsa przyczynę. W przebiegu sepsy pojawia się również inne zabarwienie skóry: może być ona blada, zasiniona lub zażółcona. Czasami skóra jest zimna i lepka.
Sepsa a gorączka
W przebiegu sepsy występuje zazwyczaj gorączka – temperatura ciała przekracza 38°C. Może pojawić się również hipotermia ze spadkiem temperatury ciała poniżej 36°C, co zwykle dotyczy ciężkich przypadków.
Sepsa u dzieci
Najczęstszą przyczyną sepsy u dzieci są zakażenia bakteryjne. W okresie noworodkowym czynnikami etiologicznymi zakażeń są głównie paciorkowce grupy B (GBS), pałeczki E. coli i gronkowce z gatunku Staphylococcus aureus. Sepsa w tej grupie wiekowej sepsa może być również następstwem zakażenia pałeczkami Listeria monocytogenes. U niemowlaków i dzieci w wieku przedszkolnym przyczyną rozwoju sepsy może być zakażenie Haemophilus influenzae typu b, meningokokami i pneumokokami, ale ze względu na wprowadzenie skutecznych szczepień przeciwko tym drobnoustrojom, jest to zjawisko bardzo rzadkie.
Czynniki ryzyka rozwoju sepsy u dzieci:
- u noworodków i niemowląt < 12 m.ż.( szczególnie <3 mż.) – zakażenie bakteryjne,
- zaburzenia układu immunologicznego,
- zabieg operacyjny lub inne procedury inwazyjne w ciągu poprzedzających 6 tygodni,
- naruszenie ciągłości skóry,
- cewniki naczyniowe.
Jak rozpoznać stan septyczny u dzieci?
Początkowe objawy zakażenia u dzieci są mało charakterystyczne i mogą być znacznie mniej manifestowane niż u dorosłych. Lekarz oceniając symptomy choroby klasyfikuje dziecko do grupy wysokiego, umiarkowanego lub małego ryzyka sepsy. Zaliczenie do jednej z grup ma wpływ na dalszy tryb postępowania.

W ocenie stanu dziecka brane są po uwagę:
- zachowanie,
- parametry życiowe,
- wygląd skóry.
Objawy sepsy u dzieci
- Brak lub słaba reakcja na bodźce zewnętrzne, senność, płaczliwość, odmienne niż zazwyczaj zachowanie
- Zwiększona lub zmniejszona (<60/min) częstotliwość rytmu serca
- Zwiększona częstotliwość oddechów
- Bladość, sinica, szary odcień lub marmurkowatość skóry
- Obecność plamek wybroczynowych na skórze, nieblednących przy nacisku
- Gorączka >38°C lub hipotermia (<36°C)
>> Przeczytaj również: Sepsa u dziecka – poważne zagrożenie dla malucha
Czy sepsa jest zaraźliwa?
Nie można w sposób bezpośredni zakazić się sepsą, ponieważ sepsa nie jest chorobą zakaźną, a stanem nieprawidłowej reakcji organizmu na zakażenie. Ten sam drobnoustrój może u jednej osoby doprowadzić do posocznicy (patrz czynniki ryzyka), u innej być przyczyną zakażenia miejscowego, a u jeszcze innej powodować bezobjawową kolonizację organizmu.
Jak leczy się sepsę?
Leczenie sepsy polega na jak najszybszym podaniu antybiotyków oraz podjęciu intensywnej opieki medycznej (podaż płynów, podtrzymywanie najważniejszych czynności życiowych). W pokonaniu sepsy niezwykle ważne jest również wykrycie i usunięcie ogniska zakażenia. Często źródłem drobnoustrojów są dreny, cewniki, protezy, ropnie.
Przebieg leczenia sepsy
Ze względu na konieczność szybkiego działania, antybiotykoterapia wdrażana jest jeszcze przed otrzymaniem wyniku posiewu bakteriologicznego, na który czeka się kilka dni. Początkowo stosowane są antybiotyki o szerokim spektrum działania, obejmujące swoim zakresem większość potencjalnych patogenów. Po zapoznaniu z antybiogramem (profilem wrażliwości na leki), leczenie empiryczne jest korygowane i przechodzi się na leczenie celowane. Ocena lekowrażliwości zidentyfikowanych drobnoustrojów jest szczególnie istotna w sepsie szpitalnej wywoływanej często przez wielooporne szczepy bakterii.
Jak zdiagnozować sepsę? Pakiet badań
Diagnozowanie sepsy obejmuje:
- ocenę objawów klinicznych,
- wywiad epidemiologiczny,
- badania laboratoryjne,
- badania obrazowe: RTG, USG, tomografia komputerowa.

Wyniki badań laboratoryjnych są niezwykle istotne zarówno dla oceny nasilenia reakcji zapalnej, stopnia uszkodzenia narządów, jak i wykrycia patogenu, który był przyczyną zakażenia. U pacjenta chorego na sepsę zlecane są: morfologia z rozmazem, CRP, prokalcytonina, gazometria, stężenie mleczanów, glukoza, kreatynina, bilirubina oraz posiewy krwi i innych materiałów, zależnie od przypuszczalnego miejsca zakażenia. Dla wykrycia czynnika etiologicznego sepsy niezwykle przydatne są również badania molekularne, które charakteryzują się wysoką czułością i szybkością uzyskania wyniku. Dostępne są panele umożliwiające jednoczesne wykrywanie materiału genetycznego różnych drobnoustrojów odpowiedzialnych za sepsę.

Czy sepsa jest śmiertelna?
Sepsa stanowi realne zagrożenie dla życia człowieka. Szacuje się, że na świecie występuje rocznie ok. 50 mln przypadków sepsy i 11 mln zgonów w jej wyniku. Ze względu na brak rzeczywistych danych w Polsce (brak rejestracji przypadków sepsy) trudno jest oszacować skalę tego problemu w naszym kraju. Według badań punktowych można przypuszczać, że orientacyjna liczba przypadków sepsy w Polsce wynosi co najmniej 50 tys. rocznie, a śmiertelność na oddziałach intensywnej terapii jest na poziomie prawie 50%.
Zakończenie
Sepsa stanowi poważne zagrożenia dla życia – prowadzi do niewydolności narządów, z wysokim prawdopodobieństwem zgonu. Najbardziej istotne w pokonaniu sepsy jest szybkie działanie. Niezbędny jest kontakt z profesjonalną pomocą medyczną. Potwierdzenie sepsy wymaga przeprowadzenia niezbędnej diagnostyki i bezzwłocznego wdrożenia leczenia.
Sepsa – najczęściej zadawanie pytanie (FAQ)
Początkowe objawy sepsy są mało charakterystyczne i mogą być różne w zależności od patogenu, który wywołał pierwotne zakażenie i od odporności pacjenta. Może pojawić się gorączka >38°C lub spadek temperatury <36°C, przyspieszony rytm serca, przyspieszone tętno i oddech, wybroczynowe plamki na skórze (szczególnie na dystalnych częściach kończyn i na tułowiu), które nie bledną pod naciskiem.
Początkiem sepsy jest niepowikłana reakcja układu odpornościowego na infekcję, która toczy się w organizmie. W kolejnych etapach układ immunologiczny przestaje radzić sobie z obroną, dochodzi do niewłaściwej reakcji ustroju na zakażenia, efektem czego jest uszkodzenie i niewydolność co najmniej jednego narządu oraz zaburzenia krzepliwości. Najcięższą postacią sepsy jest wstrząs septyczny, w którym zaburzenia ze strony układu krążenia, metaboliczne i na poziomie komórkowym są tak głębokie, że znacząco zwiększają śmiertelność.
CRP (białko C-reaktywne) jest niespecyficznym wykładnikiem stanu zapalnego. Jest też potencjalnym markerem diagnostycznym lub prognostycznym w sepsie. W sepsie poziom CRP zazwyczaj jest >50 mg/L, we wstrząsie septycznym zazwyczaj >100 mg/L. Złym rokowaniem jest brak spadku lub utrzymywanie się stałego poziomu CRP. Dobrym prognostykiem jest obniżenie stężenia CRP o 25%.
Sepsa znajduje swoje odzwierciedlenie w morfologii, ale jako samodzielne badanie ani jej nie potwierdza, ani nie wyklucza. Wyniki zawsze należy interpretować w połączeniu z obrazem klinicznym i innymi badaniami. W przebiegu sepsy obserwuje się leukocytozę lub leukopenię (leukocyty>12 tyś lub < 4 tyś), młodsze formy leukocytów (>10%), ziarnistości w cytoplazmie leukocytów, małopłytkowość.
Sepsa w swoim przebiegu może przypominać różne choroby zakaźne. Początkowe objawy (gorączka, dreszcze, ogólne rozbicie) mogą wskazywać na grypę, chociaż rozwój sepsy jest znacznie szybszy niż grypy. U noworodków symptomy mogą być zbieżne z przeziębieniem. Sepsę można mylić również z zapaleniem płuc, COVID-19, zapaleniem otrzewnej, zapaleniem wyrostka robaczkowego, zapaleniem opon mózgowo-rdzeniowych, odmiedniczkowym zapaleniem nerek.
Antybiotyki w sepsie dobiera wyłącznie lekarz. Początkowo, przed ustaleniem patogenu, który wywołał sepsę, podawane są antybiotyki o szerokim spektrum działania. Po wykryciu drobnoustroju i ocenie jego wrażliwości na leki terapia empiryczna jest korygowana i przechodzi się na leczenie celowane.
Bibliografia
- Daria Baros „Sepsa zabija co 2,8 sekundy” https://www.mp.pl/oit/aktualnosci/305949,sepsa-zabija-co-28-sekundy (dostęp 06.11.2025 r.)
- World Health OrganizationSepsis https://www.who.int/news-room/fact-sheets/detail/sepsis (dostęp 07.11.2025 r.)
- Rosie Hague (Konsultacja i komentarz: dr hab. n. med. Ernest Kuchar) „Diagnosing and managing sepsis in children” https://www.mp.pl/medycynarodzinna/artykuly/202939,sepsa-u-dzieci-rozpoznawanie-i-postepowanie (dostęp 06.11.2025 r.)
- Rudd KE, Johnson SC, Agesa KM, Shackelford KA, Tsoi D, Kievlan DR, et al. Global, regional, and national sepsis incidence and mortality, 1990–2017: analysis for the Global Burden of Disease Study. Lancet. 2020;395(10219):200-11
- Roman Jaeschke, Miłosz Jankowski, Andrzej Kübler Sepsa i wstrząs septyczny www.mp.pl/interna/chapter/B16.II.18.7. (dostęp 06.11.2025 r.)
- Jankowski M.: Postępowanie w sepsie i wstrząsie septycznym u dorosłych. Omówienie międzynarodowych wytycznych Surviving Sepsis Campaign 2016. Med. Prakt., 2017; 6: 23–33
- Jerzy Dziekoński „Myśl o sepsie” https://www.mp.pl/oit/aktualnosci/334359,mysl-o-sepsie (dostęp 06.11.2025 r.)
- dr hab. n. med. Ernest Kuchar Sepsa i wstrząs septyczny www.mp.pl/pacjent/choroby-zakazne/choroby/zakazenia-bakteryjne/160129,sepsa-i-wstrzas-septyczny (dostęp 07.11.2025 r.)