Czyrak, potocznie nazywany „wrzodem”, to bolesna zmiana skórna, która często budzi niepokój zarówno ze względu na swój wygląd, jak i intensywne objawy. Choć z pozoru może przypominać niegroźną krostkę, w rzeczywistości stanowi wyraźny sygnał toczącego się w skórze zakażenia. Czy czyrak jest groźny? Jak go leczyć?
Spis treści:
- Czyrak – co to za zmiana skórna?
- Czyrak – objawy
- Gdzie mogą rozwinąć się czyraki?
- Czyrak – przyczyny powstawania
- Rodzaje czyraków: czyrak gromadny i pojedynczy
- Jak sprawdzić, co jest przyczyną czyraków?
- Czyrak. Jak leczyć zmiany skórne?
- Możliwe powikłania związane z czyrakami
- Czyraki: często zadawane pytania (FAQ)
- Najważniejsze informacje o czyrakach: podsumowanie
Czyrak – co to za zmiana skórna?
Czyrak, dawniej znany jako furunkuł (łac. furunculus), to bolesna i zapalna zmiana skórna powstająca w wyniku bakteryjnego zakażenia mieszka włosowego oraz otaczających go tkanek. Najczęściej odpowiada za nie Staphylococcus aureus, czyli gronkowiec złocisty – drobnoustrój powszechnie bytujący na skórze, który w sprzyjających warunkach może stać się przyczyną poważnego stanu zapalnego.
>> Sprawdź: Gronkowiec złocisty – zakażenia skóry
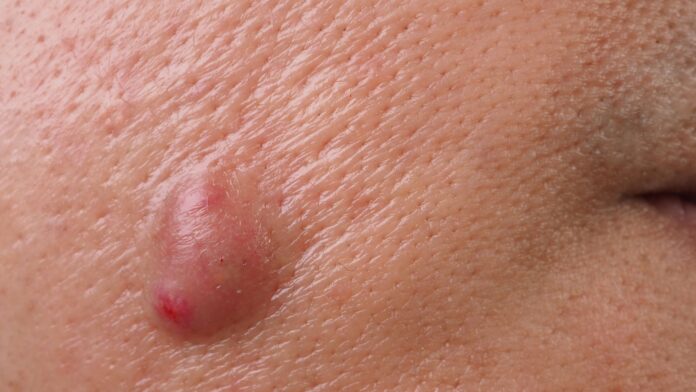
Jak wygląda czyrak?
Czyrak to zmiana skórna, której rozwój można zaobserwować etapami — od subtelnych oznak zapalenia po wyraźną, bolesną krostę z martwiczym czopem. Początkowo przybiera postać niewielkiego, rumieniowo-naciekowego wykwitu w okolicy mieszka włosowego, który może przypominać niegroźną krostkę. Jednak w ciągu kilku dni zmiana szybko przybiera na sile – pojawia się twardy, bolesny guzek o czerwono-fioletowym zabarwieniu, wyraźnie uniesiony ponad powierzchnię skóry.
W jego centrum rozwija się charakterystyczny czop ropno-martwiczy, będący efektem nasilającego się stanu zapalnego i obumierania tkanek. Zazwyczaj po około pięciu dniach czyrak samoistnie się opróżnia, uwalniając ropną treść, co przynosi wyraźne zmniejszenie bólu. Pozostaje wtedy kraterowaty ubytek, który goi się stopniowo, często z pozostawieniem niewielkiej blizny.
Czyrak – objawy
Objawy czyraka rozwijają się etapami, a ich nasilenie zależy zarówno od lokalizacji zmiany, jak i indywidualnej odporności organizmu. Początkowo zmiana może być mylona z niewielkim zapaleniem mieszka włosowego, jednak szybko przybiera bardziej agresywny charakter. Typowy przebieg obejmuje:
- wczesny etap – zaczerwienienie i bolesny naciek w obrębie mieszka włosowego, z wyczuwalnym stwardnieniem pod skórą;
- rozwój zmiany – w ciągu kilku dni tworzy się twardy, czerwono-fioletowy guzek, który staje się coraz bardziej bolesny i napięty;
- czop martwiczy – w centralnej części guzka pojawia się ropna krosta z charakterystycznym żółtawym czopem, świadczącym o martwicy tkanek;
- samoistne pęknięcie – w większości przypadków czyrak pęka samoczynnie, co prowadzi do odpływu treści ropnej i zmniejszenia bólu;
- gojenie – po opróżnieniu pozostaje kraterowaty ubytek, który może się zagoić z pozostawieniem niewielkiej blizny.
W przypadku czyraków mnogich lub głęboko osadzonych mogą dołączyć się objawy ogólne, takie jak gorączka, osłabienie czy powiększenie okolicznych węzłów chłonnych.
Gdzie mogą rozwinąć się czyraki?
Czyraki mogą rozwinąć się wszędzie tam, gdzie występują mieszki włosowe – a więc niemal na całej powierzchni skóry z wyjątkiem wewnętrznych dłoni i podeszew stóp. Jednak w praktyce klinicznej najczęściej pojawiają się w miejscach szczególnie narażonych na tarcie, pocenie się i mikrourazy, które sprzyjają wnikaniu bakterii w głąb skóry. Do najczęstszych lokalizacji należą:
- twarz (szczególnie okolice nosa i wargi górnej);
- kark;
- pachy;
- pośladki;
- pachwiny;
- ucho zewnętrzne.
Czyrak – przyczyny powstawania
Powstawanie czyraka to efekt złożonego procesu zapalnego, którego głównym sprawcą jest bakteria – często gronkowiec złocisty (Staphylococcus aureus). Choć drobnoustrój ten naturalnie bytuje na skórze, w nosie czy gardle wielu osób, zazwyczaj nie wywołuje objawów. Problem pojawia się wtedy, gdy bakteria przedostanie się do głębszych warstw skóry – najczęściej przez mikrouszkodzenia naskórka – i wywoła miejscowy stan zapalny w obrębie mieszka włosowego. Na rozwój czyraka szczególnie narażone są osoby, u których występują dodatkowe czynniki ryzyka, sprzyjające namnażaniu bakterii oraz osłabionej reakcji układu odpornościowego:
- osłabienie odporności;
- cukrzyca;
- otyłość i niedożywienie;
- nieodpowiednia pielęgnacja skóry;
- urazy skóry i otarcia;
- atopowe zapalenie skóry.
W wyniku aktywacji układu odpornościowego w miejscu zakażenia dochodzi do gromadzenia się granulocytów, które walcząc z bakteriami, niszczą także otaczające tkanki. Tak powstaje czop martwiczo-ropny – charakterystyczna cecha czyraka.
Rodzaje czyraków: czyrak gromadny i pojedynczy
Czyrak nie zawsze występuje jako pojedyncza, izolowana zmiana skórna — w praktyce klinicznej wyróżnia się dwie główne formy tej infekcji: czyraka pojedynczego oraz czyraka gromadnego (karbunkuł). Choć obie odmiany mają wspólne podłoże bakteryjne, ich przebieg i obraz kliniczny różnią się istotnie. Pojedynczy czyrak to miejscowe zapalenie mieszka włosowego, najczęściej ograniczone do jednego bolesnego guzka z czopem martwiczo-ropnym. Zwykle rozwija się na twarzy, szyi, pośladkach lub udach i może samoistnie się opróżnić, gojąc się bez większych powikłań.
Zupełnie inaczej przebiega czyrak gromadny (carbunculus) — jest to zaawansowana postać infekcji, w której dochodzi do zlania się wielu czyraków w jedną dużą, głęboko naciekającą zmianę skórną, często z licznymi punktami ropnymi.
| Warto wiedzieć O czyraczności mówimy wtedy, gdy u pacjenta występują mnogie, nawracające czyraki, zlokalizowane w różnych miejscach ciała i będące na różnych etapach rozwoju. |
Jak sprawdzić, co jest przyczyną czyraków?
Ustalenie przyczyny powstawania czyraków to kluczowy krok nie tylko w skutecznym leczeniu, ale również w zapobieganiu ich nawrotom. W przypadku pojedynczej zmiany skórnej diagnoza zwykle opiera się na badaniu fizykalnym, czyli ocenie wyglądu i lokalizacji zmiany przez lekarza. Jednak gdy czyraki pojawiają się często, są mnogie lub trudne do leczenia, konieczna staje się pogłębiona diagnostyka. W takich sytuacjach warto wykonać badanie mikrobiologiczne wymazu pobranego ze zmiany – pozwala ono zidentyfikować konkretny gatunek bakterii (najczęściej gronkowca złocistego) oraz określić jego wrażliwość na antybiotyki (tzw. antybiogram).
Dodatkowo pomocne może być badanie w kierunku nosicielstwa gronkowca, najczęściej z wymazu z nosa, co pozwala ocenić, czy bakteria stale bytująca w organizmie może być źródłem infekcji skórnych. U pacjentów z nawracającymi zmianami lekarz może również zlecić badania krwi, m.in. glukoza, w celu wykrycia cukrzycy, czy inne wskazujące na niedobory odporności lub inne zaburzenia, które mogą sprzyjać rozwojowi infekcji.
Czyrak. Jak leczyć zmiany skórne?
Leczenie czyraka zależy od jego rodzaju, lokalizacji oraz liczby i nasilenia zmian. Odpowiednio dobrana terapia pozwala nie tylko skrócić czas trwania infekcji, ale również zapobiec powikłaniom i nawrotom. W praktyce stosuje się kilka uzupełniających się metod:
- leczenie miejscowe – w przypadku pojedynczego czyraka, bez objawów ogólnych, można zastosować maści z antybiotykiem oraz preparaty ichtiolowe, które przyspieszają dojrzewanie zmiany i ułatwiają jej samoistne opróżnienie;
- antybiotykoterapia ogólna – wskazana, gdy zmiany są mnogie, nawracające, zlokalizowane na twarzy lub towarzyszą im objawy ogólne (np. gorączka). Najczęściej stosuje się antybiotyki z grupy penicylin lub cefalosporyn;
- nacięcie chirurgiczne – wykonywane wyłącznie przez lekarza, w warunkach sterylnych i pod osłoną antybiotyku. Zabieg ten stosuje się przy czyrakach gromadnych lub w przypadku braku samoistnego opróżnienia zmiany;
W przypadku nawracającej czyraczności konieczna może być długotrwała antybiotykoterapia oraz diagnostyka w kierunku cukrzycy, niedoborów odporności czy nosicielstwa gronkowca złocistego (np. wymaz z nosa).
>>Ryzyko cukrzycy ocenisz w ALAB laboratoria. Dowiedz się, co obejmuje pakiet badań:<<

Czego nie robić, gdy ma się czyraki?
W przypadku wystąpienia czyraków kluczowe znaczenie ma nie tylko odpowiednie leczenie, ale również świadomość działań, których należy bezwzględnie unikać, aby nie pogorszyć przebiegu infekcji i nie dopuścić do groźnych powikłań. Najważniejszym błędem, który popełnia wielu pacjentów, jest samodzielne wyciskanie lub nacinanie czyraka. Taka manipulacja może prowadzić do rozsiewu bakterii, pogłębienia stanu zapalnego, a w przypadku zmian zlokalizowanych na twarzy — do przeniesienia infekcji drogą naczyń żylnych w kierunku mózgowia, co grozi rozwojem zapalenia zatoki jamistej i w konsekwencji opon mózgowo-rdzeniowych.
Możliwe powikłania związane z czyrakami
Nieleczony lub niewłaściwie leczony czyrak może prowadzić do poważnych powikłań, wynikających z głębokiego szerzenia się infekcji bakteryjnej. Wśród najgroźniejszych znajduje się zapalenie tkanki łącznej, czyli rozległa infekcja obejmująca głębsze warstwy skóry i tkanki podskórnej, mogąca wymagać hospitalizacji i intensywnej antybiotykoterapii. Szczególnie niebezpieczne są zmiany zlokalizowane w okolicy nosa i ust — z racji bliskości naczyń żylnych prowadzących do mózgowia, infekcja może się przemieścić i doprowadzić do zapalenia zatoki jamistej, opon mózgowo-rdzeniowych, a nawet mózgu.
W skrajnych przypadkach może dojść do powikłań ogólnoustrojowych, takich jak posocznica (sepsa), zapalenie wsierdzia czy zapalenie szpiku kostnego — szczególnie u osób z osłabionym układem odpornościowym.
Czyraki: często zadawane pytania (FAQ)
Poniżej odpowiedzi na inne często zadawane pytania dotyczące czyraków.
Czyraki powstają w wyniku zakażenia mieszków włosowych bakteriami – najczęściej gronkowcem złocistym (Staphylococcus aureus). Drobnoustroje te mogą naturalnie bytować na skórze, ale w sprzyjających warunkach – np. przy mikrourazach, osłabionej odporności, cukrzycy lub – przenikają w głąb skóry, wywołując silny stan zapalny.
Jednak niektóre lokalizacje, zwłaszcza na twarzy, mogą wiązać się z ryzykiem poważnych powikłań – w tym zapalenia zatoki jamistej, opon mózgowo-rdzeniowych czy nawet sepsy.
Większość czyraków goi się samoistnie lub po wdrożeniu leczenia miejscowego. W przypadkach czyraków mnogich, gromadnych lub przewlekłych (czyraczność), leczenie wymaga często antybiotykoterapii i konsultacji dermatologicznej.
Czyraka można pomylić z innymi zmianami skórnymi, takimi jak torbiel łojowa, ropień, trądzik ropowiczy czy zapalenie gruczołu potowego.
Zdecydowanie nie. Wyciskanie czyraka to poważny błąd, który może prowadzić do rozprzestrzenienia bakterii, nasilenia stanu zapalnego, a w skrajnych przypadkach – do zakażeń ogólnoustrojowych.
Tak, jednym z pierwszych objawów rozwijającego się czyraka jest powstanie twardego, bolesnego guzka o sinoczerwonym zabarwieniu. Z czasem zmiana powiększa się, staje się napięta i wyraźnie uniesiona ponad powierzchnię skóry.
Najważniejsze informacje o czyrakach: podsumowanie
Podsumowując:
- czyraki to ropne zapalenia mieszków włosowych, wywoływane najczęściej przez bakterie – często Staphylococcus aureus (gronkowiec złocisty);
- zmiany skórne najczęściej lokalizują się w miejscach narażonych na tarcie i wilgoć – m.in. na twarzy, karku, pośladkach, w pachach i pachwinach;
- charakterystyczne objawy to bolesny, twardy guzek z centralnym czopem martwiczym i silnym stanem zapalnym skóry;
- czyraki mogą występować pojedynczo lub mnogo (czyraczność), a zlewające się zmiany tworzą czyraka gromadnego;
- czynniki ryzyka obejmują m.in. osłabienie odporności, cukrzycę, niewydolność nerek, choroby skóry;
- leczenie czyraków zależy od postaci i lokalizacji zmiany – obejmuje antybiotyki (miejscowe lub doustne), a w razie potrzeby również nacięcie chirurgiczne;
- w przypadku nawracających czyraków wskazana jest diagnostyka ogólnoustrojowa, np. w kierunku cukrzycy, niedobór odporności lub nosicielstwa gronkowca.
Warto wykonać odpowiednie badania diagnostyczne w ALAB laboratoria, aby poznać przyczynę zmian skórnych i wdrożyć skuteczne leczenie. Badania dostępne są bez skierowania – szybko, bezpiecznie i profesjonalnie.
Opieka merytoryczna: lek. Katarzyna Banaszczyk
Bibliografia
- Polańska A., Czyrak, Medycyna praktyczna dla pacjentów, 2022.
- Gołąbek K., Lasek J., Marks W., Zakażenia skóry i tkanek miękkich – złożony i aktualny problem diagnostyczny i terapeutyczny lekarza każdej specjalności medycznej, Via Medica, 2012.
- Stasiak M i inni, Zakażenia skóry i tkanek miękkich—złożony i aktualny problem diagnostyczny i terapeutyczny lekarza każdej specjalności medycznej, Forum Medycyny Rodzinnej. Vol. 6. No. 4. 2012.
- Plewka K., Czyrak – objawy, jak wygląda, leczenie, wyciskanie, antybiotyk, maść, powikłania, wylecz.to, 2023.