Zespół Hornera to rzadka jednostka chorobowa, w której dochodzi do przerwania tzw. współczulnego unerwienia oka i okolic twarzy. Co kryje się pod tym enigmatycznym określeniem? Jakie mogą być jego przyczyny u niemowląt, dzieci i dorosłych? Jakie są typowe objawy?
| Z tego artykułu dowiesz się: >> na jakim etapie drogi nerwowej zachodzi uszkodzenie, >> jakie symptomy powinny wzbudzić podejrzenie zespołu Hornera zarówno u dorosłych, jak i u dzieci, >> jakie testy i badania obrazowe służą do potwierdzenia rozpoznania, >> jakie są zasady leczenia oraz rokowania. |
Spis treści:
- Co to jest i jakie są przyczyny Zespołu Hornera?
- Jakie są objawy Zespołu Hornera?
- Ścieżka diagnostyczna przy Zespole Hornera
- Jak przebiega leczenie Zespołu Hornera?
- Zakończenie
Co to jest i jakie są przyczyny Zespołu Hornera?
Zespół Hornera to zbiór objawów wynikających z przerwania współczulnego unerwienia oka i okolicy twarzy – klasycznie obejmuje opadanie powieki górnej, zwężenie źrenicy oraz czasem brak pocenia się twarzy po stronie uszkodzenia.
Unerwienie współczulne oka przebiega bardzo rozbudowaną drogą, od mózgu, poprzez rdzeń kręgowy, sploty w okolicy szyi i klatki piersiowej, następnie przez zwój szyjny górny i dalej w górę wzdłuż tętnicy szyjnej w kierunku gałęzi oczodołowych. Przerwanie tej drogi – na różnych poziomach – może być wywołane licznymi przyczynami.
>> Przeczytaj: Nerw wzrokowy – przebieg, funkcje i budowa
Przyczyny Zespołu Hornera u niemowląt
W przypadku niemowląt przyczyny mogą być zarówno wrodzone (np. uraz okołoporodowy), jak i nabyte. Warto pamiętać, że u niemowląt pojawienie się zespołu Hornera może być pierwszym sygnałem poważnego procesu, np. nerwiaka zarodkowego współczulnego (neuroblastoma) – zatem każdorazowo wymaga pilnej oceny.
Zespół Hornera u starszych dzieci
U starszych dzieci przyczyny również obejmują urazy szyi, klatki piersiowej, zmiany nowotworowe (w tym neuroblastoma, zmiany w obrębie przykręgowych struktur), a także operacje w rejonie szyi.
Zespół Hornera u dorosłych
U dorosłych najczęściej przyczyny to rozwarstwienie tętnicy szyjnej (zwłaszcza jeśli towarzyszy temu ból głowy lub szyi), nowotwory w okolicy szczytu płuca lub w śródpiersiu, zmiany pourazowe lub pooperacyjne w obrębie splotu współczulnego.
>> Zobacz: Rak płuc – objawy. Co powinno zaniepokoić?
Jakie są objawy Zespołu Hornera?
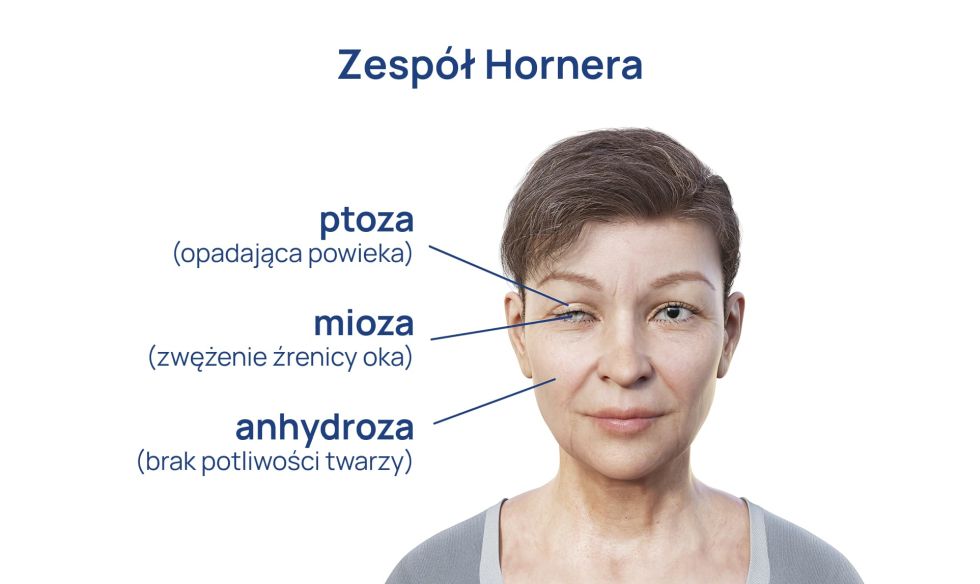
W klasycznym obrazie zespołu Hornera występuje triada:
- opadanie powieki górnej (ptosis),
- zwężona źrenica (miosis) po stronie uszkodzenia,
- brak pocenia się (anhidrosis) po tej samej stronie twarzy.
Ponadto można zobaczyć lekkie zapadnięcie gałki ocznej (enophthalmos) lub złudzenie takiego zapadnięcia, „odwrotny ptosis” dolnej powieki (podniesienie dolnej powieki) oraz opóźnione rozszerzanie się źrenicy w ciemności.
Jak rozpoznać pierwsze symptomy Zespołu Hornera u dorosłych?
U dorosłych objawy mogą być subtelne – np. niewielkie opadnięcie powieki, zauważalne bardziej w lustrze niż przez pacjenta, różnica w wielkości źrenic (anisocoria) większa w półmroku niż w jasnym świetle.
| Warto wiedzieć: Ważne są objawy towarzyszące, które mogą sugerować poważną przyczynę: >> ból szyi, twarzy lub oka, nagła zmiana, >> utrata czucia w kończynie górnej, >> zaburzenia neurologiczne (np. niewyraźna, bełkotliwa mowa, drgawki). |
Objawy Zespołu Hornera u niemowląt i dzieci
U niemowląt objawy mogą być mniej wyraźne — niewielkie opadnięcie powieki może być przypisane innym przyczynom. U niemowląt może pojawić się inna barwa tęczówki po stronie uszkodzenia.
| To ważne: U dzieci każdorazowo należy mieć na uwadze możliwość wystąpienia guza (zwłaszcza neuroblastoma) – dlatego objawy zespołu Hornera są wskazaniem do pilnej diagnostyki. |
>> Sprawdź: Guz Wilmsa (nephroblastoma) – objawy, przyczyny i leczenie
Ścieżka diagnostyczna przy Zespole Hornera
Diagnostyka zespołu Hornera obejmuje: wywiad i badanie kliniczne, testy farmakologiczne w celu potwierdzenia i lokalizacji uszkodzenia, oraz badania obrazowe w celu wykrycia przyczyny podstawowej.
Testy farmakologiczne
Do potwierdzenia zespołu Hornera oraz lokalizacji uszkodzenia stosuje się krople diagnostyczne:
- tradycyjnie krople z kokainą (blokujące wychwyt noradrenaliny) – na oku zdrowym powodują rozszerzenie źrenicy, a w oku z zespołem Hornera reakcja jest słabsza; obecnie rzadko stosowane;
- krople z apraklonidyną (0,5 % lub 1 %) – w oku z uszkodzonym unerwieniem współczulnym źrenica może się rozszerzyć, w oku zdrowym efekt może być mniejszy lub brak;
- test z hydroksyamfetaminą – w celu lokalizacji uszkodzenia (rzadziej stosowany z powodu dostępności).
Należy pamiętać, że w ostrych przypadkach testy mogą być fałszywie ujemne (np. nadwrażliwość może jeszcze nie być pełna).
Badania obrazowe
W zależności od lokalizacji podejrzewanego uszkodzenia, wykonuje się:
- MRI (rezonans magnetyczny) mózgu, szyi, górnej części klatki piersiowej,
- tomografia komputerowa i angiografia – w przypadku podejrzenia rozwarstwienia tętnicy szyjnej lub zmiany naczyniowej,
- RTG klatki piersiowej – w kierunku guza szczytu płuca,
- USG lub MRI nadnerczy/łańcucha sympatycznego u dzieci – jeśli podejrzewa się neuroblastomę.
Jak przebiega leczenie Zespołu Hornera?
Leczenie w przypadku zespołu Hornera polega na usunięciu przyczyny uszkodzenia drogi współczulnej:
- jeśli przyczyną jest rozwarstwienie tętnicy szyjnej – wdrożenie terapii przeciwpłytkowej lub antykoagulacyjnej, czasem interwencji naczyniowej,
- jeśli przyczyną jest guz – usunięcie i/lub leczenie zachowawcze zmiany nowotworowej,
- w sytuacjach pourazowych lub pooperacyjnych – leczenie przyczynowe, rehabilitacja.
Zespół Hornera – rokowania
Rokowanie zależy głównie od przyczyny. Sama obecność zespołu Hornera nie zawsze oznacza poważny stan, ale może być sygnałem groźnej patologii – np. rozwarstwienia tętnicy szyjnej, nowotworów. U dzieci, szczególnie niemowląt, istotne jest wykluczenie neuroblastomy – w takich przypadkach rokowanie zależy od stadium nowotworu. Z perspektywy czysto okulistycznej zmiany w przeważającej liczbie przypadków nie prowadzą do utraty wzroku.
Zakończenie
Zespół Hornera może wydawać się niepozorną jednostką okulistyczną, jednak w wielu przypadkach stanowi poważny alarm. Monitorując objawy i właściwie przeprowadzając diagnostykę możemy w niektórych przypadkach uratować życie.
Źródła
- Kanagalingam S, Miller NR. Horner syndrome: clinical perspectives. Eye Brain. 2015 Apr 10;7:35-46. doi: 10.2147/EB.S63633. PMID: 28539793; PMCID: PMC5398733., https://pmc.ncbi.nlm.nih.gov/articles/PMC5398733 (dostęp: 28.10.2025).
- Sabbagh MA, De Lott LB, Trobe JD. Causes of Horner Syndrome: A Study of 318 Patients. J Neuroophthalmol. 2020 Sep;40(3):362-369. doi: 10.1097/WNO.0000000000000844. PMID: 31609831; PMCID: PMC7148177., https://pmc.ncbi.nlm.nih.gov/articles/PMC7148177 (dostęp: 28.10.2025).
- Smith SJ, Diehl N, Leavitt JA, Mohney BG. Incidence of pediatric Horner syndrome and the risk of neuroblastoma: a population-based study. Arch Ophthalmol. 2010 Mar;128(3):324-9. doi: 10.1001/archophthalmol.2010.6. PMID: 20212203; PMCID: PMC3743544., https://pmc.ncbi.nlm.nih.gov/articles/PMC3743544 (dostęp: 28.10.2025).
- Maamouri R, Ferchichi M, Houmane Y, Gharbi Z, Cheour M. Neuro-Ophthalmological Manifestations of Horner’s Syndrome: Current Perspectives. Eye Brain. 2023 Jul 13;15:91-100. doi: 10.2147/EB.S389630. PMID: 37465361; PMCID: PMC10351587., https://pmc.ncbi.nlm.nih.gov/articles/PMC10351587 (dostęp: 28.10.2025).