Spis treści
- Niedoczynność tarczycy – co to za choroba?
- Przyczyny niedoczynności tarczycy
- Jakie są objawy niedoczynności tarczycy?
- Jakie badania należy wykonać w diagnostyce niedoczynności tarczycy?
- Skutki niedoczynności tarczycy
- Jak przebiega leczenie niedoczynności tarczycy?
- FAQ. Niedoczynność tarczycy – często zadawane pytania
Niedoczynność tarczycy – co to za choroba?
Niedoczynność tarczycy (hipotyreoza) to zespół objawów klinicznych występujących na skutek niedostatecznego wytwarzania hormonów tarczycy. W klasyfikacji ICD-10 niedoczynność tarczycy ma kod E.03.
Szacuje się, iż hipotyreoza dotyczy 1-6% populacji, 4-5 razy częściej występuje u kobiet.
Ryzyko zachorowania rośnie:
- z wiekiem;
- u osób cierpiących na choroby autoimmunologiczne oraz krewnych tych osób. Należą do nich cukrzyca t.1, bielactwo, niedokrwistość Addisona-Biermera, choroby tkanki łącznej, niedoczynność kory nadnerczy);
- po przebyciu chorób tarczycy: choroby Gravesa-Basedowa, bezobjawowego lub podostrego zapalenia tarczycy;
- u kobiet z przedwczesną menopauzą;
- u osób z zespołem Downa, Klinefeltera lub Turnera.
Niedoczynność tarczycy najczęściej zaczyna się od formy subklinicznej, czyli bez wyraźnych objawów u pacjenta, ale z nieprawidłowym poziomem TSH. Subkliniczna niedoczynność tarczycy może ewoluować w pełnoobjawową chorobę.
Przyczyny niedoczynności tarczycy
Zaburzenia czynności tarczycy można podzielić na:
- pierwotne – wynikające z nieprawidłowości w samym gruczole tarczowym,
- wtórne – spowodowane przez nieprawidłową regulację czynności tarczycy przez przysadkę lub podwzgórze.
Pierwotna hipotyreoza
Jest to najczęstsza postać niedoczynności, stanowiąca aż 99% wszystkich przypadków choroby.
Przyczyny pierwotnej niedoczynności tarczycy:
- choroba Hashimoto i jej warianty, np. poporodowe zapalenie tarczycy
- podostre zapalenie tarczycy
- tyreoidektomia – usunięcie tarczycy
- leki: tyreostatyki, sole litu, amiodaron
- niedobór jodu
- zaburzenia genetyczne: zaburzenia rozwoju tarczycy (mutacje genów kodujących czynniki transkrypcyjne tarczycy: PAX8, TTF1, TTF2) lub zaburzenia syntezy hormonów tarczycy
- zmniejszona wrażliwość (oporność) na TSH
- inne rzadkie przyczyny: hemochromatoza, sarkoidoza, amyloidoza, twardzina układowa, wole Riedla.
W diagnozowaniu Hashimoto pomocne są badania krwi. Pakiet Hashimoto jest dostępny w ALAB Laboratoria:

Wrodzona niedoczynność tarczycy
Występuje z częstością 1:3500-1:4000 żywych urodzeń, a dzięki powszechnym przesiewowym badaniom noworodków jest rozpoznawana tuż po urodzeniu i z powodzeniem leczona. Dzięki temu wyeliminowano niepełnosprawność intelektualną, która była groźnym następstwem wrodzonej niedoczynności tarczycy.
>> Więcej o chorobach tarczycy u dzieci znajdziesz w artykule: Choroby tarczycy u dzieci
Wtórna hipotyreoza
Wtórna niedoczynność tarczycy występuje bardzo rzadko, stanowi 1% przypadków choroby. Objawy niedoczynności tarczycy w hipotyreozie wtórnej są łagodniejsze, a niedoborowi hormonów tarczycy często towarzyszy niedobór hormonu wzrostu, gonadotropin lub ACTH.
Przyczyny wtórnej niedoczynności tarczycy to:
- guzy przysadki i podwzgórza
- infekcje różnego pochodzenia: ropień, toksoplazmoza, kiła, gruźlica
- poporodowa martwica przysadki (zespół Sheehana)
- uraz czaszki
- choroby przebiegające z naciekaniem OUN: limfocytarne zapalenie przysadki i podwzgórza, sarkoidoza, hemosyderoza
- tętniak tętnicy szyjnej wewnętrznej
- genetycznie uwarunkowane zaburzenia produkcji TSH:
- defekt genów warunkujących różnicowanie komórek tyreotropowych przysadki (POU1F1, PROP1, LHX3, HESX1)
- mutacja genu kodującego podjednostkę β-TSH
- mutacja genu receptora TRH.
Jakie są objawy niedoczynności tarczycy?
Niedobór hormonów tarczycy ma wpływ na cały organizm, m.in. poprzez zwolnienie metabolizmu i zmniejszenie podstawowej przemiany materii. Ocenia się iż poziom PPM w niedoczynności tarczycy obniża się o 35-45%.
Objawy hipotyreozy są następujące:
- przyrost masy, ciała pomimo prawidłowego lub nawet zmniejszonego łaknienia
- nietolerancja zimna – wskutek zmniejszenia się termogenezy
- zmęczenie, ogólne spowolnienie, nietolerancja wysiłku
- zwolnienie czynności serca – bradykardia
- objawy skórne – sucha skóra lub suche i przerzedzone włosy, obrzęki, nadmierne rogowacenie np. łokci,
- obfite, nieregularne miesiączki lub problemy z płodnością, osłabienie libido,
- chrypa,
- zaparcia,
- depresja, zaburzenia pamięci, problemy ze skupieniem uwagi.
Jakie badania należy wykonać w diagnostyce niedoczynności tarczycy?
Lekarz rozpoznaje niedoczynność tarczycy po przeprowadzeniu wywiadu i badania fizykalnego. Rozpoznanie nie może się opierać na samych objawach, ponieważ wiele z nich jest takich samych jak w innych chorobach. Badania obrazowe np. USG tarczycy oraz laboratoryjne umożliwiają potwierdzenie diagnozy, oraz znalezienie jej przyczyny.
- Badania czynności tarczycy to: TSH, fT4, fT3.
Sprawdź Pakiet tarczycowy dostępny w ALAB Laboratoria:
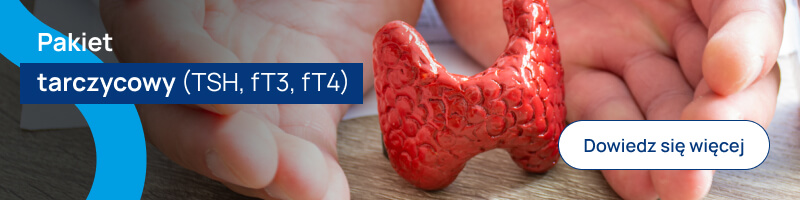
Uproszczona interpretacja wyników w zależności od przyczyny niedoczynności tarczycy
| POZIOM TSH | POZIOM fT4 | Co może oznaczać? |
| podwyższony | norma | subkliniczna niedoczynność tarczycy / otyłość |
| podwyższony | obniżony | niedoczynność tarczycy, niedoczynność w przebiegu Hashimoto |
| obniżony | obniżony | wtórna niedoczynność tarczycy, np. w wyniku dysfunkcji przysadki |
| norma | obniżony | niedobór jodu (zwłaszcza jeśli podwyższone fT4 |
>> Więcej o tym, czym jest badanie TSH, przeczytasz w artykule: Co to jest TSH i jaką rolę pełni w organizmie?
- Badania dodatkowe
- Stężenie przeciwciał przeciwtarczycowych (anty-TPO) – obecne w chorobie Hashimoto. W chorobie Gravesa-Basedowa; miano przeciwciał anty-TPO jest niecharakterystyczne, lekarz może zlecić dodatkowo oznaczenie stężenia przeciwciał przeciwko receptorowi TSH (TRAb) w celu pogłębionej diagnostyki;
- Profil lipidowy – w niedoczynności tarczycy możemy spodziewać się zwiększonego stężenia cholesterolu całkowitego, LDL oraz triglicerydów;
- Morfologia – w niedoczynności tarczycy może występować niedokrwistość, zmniejszone stężenie hemoglobiny (Hb) lub/i hematokryt (Hct) i liczba erytrocytów (Rbc);
- Stężenie sodu (Na) i wapnia (Ca) – możliwe niewielkie obniżenie stężenia;
- Prolaktyna (PRL) – możliwe zwiększenie stężenie prolaktyny we krwi, ze względu na pobudzenie produkcji prolaktyny przez ten sam hormon, który pobudza produkcję TSH, czyli TRH.
TSH w ciąży, przed ciążą i po porodzie
Niedobór hormonów tarczycy i niedoczynność tarczycy w czasie ciąży może powodować nieprawidłowy rozwój dziecka, dlatego u kobiet w tym stanie istnieje wymóg badania poziomu TSH.
Polskie Towarzystwo Endokrynologiczne sugeruje również oznaczenie stężenia TSH w surowicy u kobiet planujących ciążę.
>> Przeczytaj też: Tarczyca przed ciążą
Zalecane jest również jego oznaczanie w przypadku:
- planowania technik wspomaganego rozrodu – zapłodnienia in vitro
- wcześniejszych niepowodzeń prokreacyjnych
- grupy ryzyka niedoczynności tarczycy (po usunięciu tarczycy, leczeniu radiojodem, przy obecności przeciwciał przeciwtarczycowych) oznaczenie stężenia.
>> Dowiedz się więcej: Tarczyca w ciąży
W ciąży zaleca się oznaczenie stężenia TSH u wszystkich kobiet w okresie 4.-8. tygodnia ciąży. Należy zwrócić uwagę, że dla każdego trymestru ciąży opracowane są różne wartości referencyjne TSH. W przypadku braku takich wartości można przyjąć, że TSH <2,5 mIU/L jest prawidłowe, natomiast >4mIU/L wskazuje na niedoczynność tarczycy.
W czasie ciąży, w sytuacji zdiagnozowania niedoczynności tarczycy monitoruje się stężenie TSH i FT4 co 4 tygodnie w pierwszej połowie ciąży oraz co najmniej raz w okolicach 30. tygodnia ciąży.
Zalecane jest również sprawdzenie stężenia TSH po porodzie, po upływie 6-12 miesięcy od urodzenia dziecka należy sprawdzić stężenie TSH i FT4 pod kątem konieczności dalszego leczenia.
>> Więcej informacji na temat niedoborów hormonów tarczycy w ciąży znajdziesz tu: Niedobór hormonów tarczycy u kobiet w ciąży. Tarczyca w ciąży – pod specjalnym nadzorem cz.2
Osoby starsze
U osób po 70. roku życia objawy niedoczynności tarczycy mogą być słabo wyrażone i niecharakterystyczne, a u wielu osób może objawiać się poprzez zaburzenia pamięci, depresję, niedokrwistość i niewydolność mięśnia sercowego, ze słabo wyrażonymi innymi objawami. Oznaczenie stężeń TSH i FT4 w surowicy umożliwia prawidłowe rozpoznanie i wprowadzenie odpowiedniego leczenia.
>> Więcej o badaniach u seniorów w artykule Badania laboratoryjne dla seniorów
Skutki niedoczynności tarczycy
Niedoczynność tarczycy wywołuje różne skutki, w zależności od wieku i stanu pacjenta.
- U osób dorosłych, niedoczynność tarczycy wiąże się z pogorszeniem funkcji poznawczych oraz zwiększonym ryzykiem poważnych schorzeń układu sercowo-naczyniowego, takich jak miażdżyca czy choroba niedokrwienna serca. Choroba ta może również przyczyniać się do wzrostu śmiertelności z przyczyn sercowo-naczyniowych.
- U kobiet w wieku prokreacyjnym, niedoczynność tarczycy może prowadzić do obniżenia płodności, komplikacji w trakcie ciąży, a także negatywnie wpływać na rozwój psychomotoryczny potomstwa.
- U dzieci, choroba może zakłócać ogólny rozwój, prowadząc do opóźnienia w rozwoju intelektualnym, zaburzeń wzrostu oraz problemów z dojrzewaniem płciowym.
Przewlekła i nieleczona niedoczynność tarczycy może skutkować wystąpieniem przełomu hipometabolicznego. Jest to stan zagrożenia życia, który pomimo intensywnego leczenia, jest śmiertelny dla 20-50% pacjentów.
Jak przebiega leczenie niedoczynności tarczycy?
Niedoczynność tarczycy leczy się, zastępując hormony, których własna tarczyca nie jest w stanie wytworzyć. Najczęściej stosowana jest lewotyroksyna (Euthyrox, Letrox, Tirosint Sol, Eferoxin), lek, który jest homologiczny z tyroksyną wytwarzaną w zdrowej tarczycy.
Lekarz zleci badanie krwi około 4-8 tygodni po rozpoczęciu przyjmowania leku, w razie potrzeby dostosowując dawkę. Po każdej zmianie dawki leku możesz spodziewać się badania krwi. Po ustaleniu optymalnej dawki badanie krwi powtarza się po 6 miesiącach, a następnie raz w roku.
Niedoczynność tarczycy może być całkowicie kontrolowana za pomocą leków zawierających hormony tarczycy, o ile przyjmujesz zalecaną dawkę zgodnie z instrukcją. Nigdy nie należy przerywać przyjmowania leku bez uprzedniej konsultacji z lekarzem.
Przyjmowanie zbyt dużej dawki leku zawierającego hormony tarczycy może spowodować poważne problemy, takie jak migotanie przedsionków lub osteoporoza.
FAQ. Niedoczynność tarczycy – często zadawane pytania
Stężenie TSH w surowicy jest zwiększone w pierwotnej niedoczynności tarczycy, która stanowi 99% wszystkich przypadków choroby, zmniejszone w hypotyreozie wtórnej.
W niedoczynności tarczycy mogą występować różne dolegliwości bólowe, chociaż nie są to objawy pierwszoplanowe i specyficzne dla tej choroby. Mogą wynikać ze spowolnionego metabolizmu i jego wpływu na różne tkanki organizmu. Może to być ból głowy, bóle mięśni, dolegliwości gastryczne – związane z zaparciami.
Niedoczynność tarczycy przypomina fizjologiczny proces starzenia się, dlatego może być pomijana u osób starszych. Poza tym z niedokrwistością Addisona-Biermera (bladość powłok, parestezje, zaburzenia pamięci, psychozy i niedokrwistość), zespołem nerczycowym (obrzęki, bladość skóry, hipercholesterolemia), zespołem jelita wrażliwego z zaparciami.
Nietypowe objawy niedoczynności tarczycy to dolegliwości ze strony przewodu pokarmowego: spowolniony pasaż jelitowy, wzdęcia i zaparcia.
Niedoczynność tarczycy nie zawsze wiąże się z niedoborami witamin lub minerałów, dlatego nie należy wdrażać suplementacji jeśli ich nie stwierdzono. Do prawidłowego funkcjonowania tarczycy szczególnie ważny jest optymalny poziom witamin D i B12, oraz żelaza, selenu i cynku.
Tak. Dla niedoczynności tarczycy charakterystyczne jest spowolnienie metabolizmu, które może objawiać się zmęczeniem i w konsekwencji sennością.
Nie są to te same jednostki chorobowe. Hashimoto jest autoimmunologicznym zapaleniem tarczycy, które niszczy jej tkanki i z czasem prowadzi co niedoczynności tarczycy. Niedoczynność tarczycy jest rzeczywiście najczęściej powodowana przez Hashimoto, ale nie jest to jedyna przyczyna hipotyreozy.
Jest to możliwe. Jeśli niedoczynność tarczycy jest wyrównana ciąża będzie przebiegać prawidłowo, natomiast w przypadku niewyrównania poziomu hormonów tarczycy mogą pojawiać się różne zagrożenia dla jej przebiegu.
Aby wdrożyć bezpieczną suplementację w hipotyreozie, sprawdź pakiet:

PIŚMIENNICTWO
- Płaczkiewicz-Jankowska E.: Rozpoznawanie i leczenie niedoczynności tarczycy u kobiet planujących ciążę i kobiet w ciąży. Omówienie zaleceń Polskiego Towarzystwa Endokrynologicznego 2021. Med. Prakt., 2022; 2: 31–44
- Endokrynologia – postępy 2019/2020. Med. Prakt., 2020; 6: 78–89
- Leczenie niedoczynności tarczycy. Podsumowanie wytycznych American Thyroid Association Task Force on Thyroid Hormone Replacement 2014. Med. Prakt., 2015; 5: 12–26
- Choroby tarczycy – cz. 2. Nadczynność tarczycy, choroby tarczycy u kobiet w ciąży i inne zagadnienia. Med. Prakt., 2014; 12: 98–104
- Patil N, Rehman A, Jialal I. Hypothyroidism. In: StatPearls [Internet]. StatPearls Publishing; 2020. Updated August 10, 2020. Accessed January 5, 2021.
- Pearce EN, Farwell AP, Braverman LE. Thyroiditis. New England Journal of Medicine. 2003;348(26):2646–2655. doi: 10.1056/NEJMra021194. Erratum in: New England Journal of Medicine. 2003;349(6):620
- Jonklaas J, Bianco AC, Bauer AJ, et al; American Thyroid Association Task Force on Thyroid Hormone Replacement. Guidelines for the treatment of hypothyroidism: prepared by the American Thyroid Association Task Force on Thyroid Hormone Replacement. Thyroid. 2014;24(12):1670–1751. doi: 10.1089/thy.2014.0028
- https://podyplomie.pl/wiedza/wielka-interna/1285,niedoczynnosc-tarczycy
- https://www.alab.pl/centrum-wiedzy/choroby-tarczycy-i-ich-diagnostyka/
- https://remedium.md/icd10/zaburzenia-wydzielania-wewnetrznego-stanu-odzywienia-i-przemiany-metabolicznej/niedoczynnosc-tarczycy-o-innej-etiologii