Hiperkeratoza paznokci, czyli rogowacenie podpaznokciowe, to problem, który może dotyczyć zarówno paznokci u nóg, jak i u rąk. Objawia się pogrubieniem płytki paznokciowej oraz nagromadzeniem zrogowaciałego naskórka pod paznokciem. Zmiany te mogą powodować dyskomfort podczas chodzenia, a w zaawansowanych przypadkach także ból.
Dowiedz się, jakie są przyczyny rogowacenia paznokci oraz jak wygląda leczenie hiperkeratozy podpaznokciowej.
| Z tego artykułu dowiesz się: >> czym jest hiperkeratoza paznokci, >> jakie są przyczyny rogowacenia podpaznokciowego, >> jak rozpoznać objawy zmian, >> jak wygląda diagnostyka i leczenie rogowacenia paznokci, >> jak pielęgnować paznokcie, aby zapobiegać nawrotom. |
Spis treści:
- Czym jest hiperkeratoza paznokci?
- Jakie są przyczyny rogowacenia podpaznokciowego?
- Rogowacenie paznokci u rąk i u nóg – czym się różni?
- Jakie są objawy hiperkeratozy podpaznokciowej?
- Hiperkeratoza a inne choroby paznokci – jak je odróżnić?
- Jak wygląda diagnostyka rogowacenia paznokci?
- Leczenie rogowacenia paznokci
- Podsumowanie
- Najczęstsze pytania (FAQ)
Czym jest hiperkeratoza paznokci?
Hiperkeratoza paznokci to zaburzenie polegające na nadmiernym rogowaceniu naskórka w obrębie łożyska paznokcia. W wyniku zaburzenia naturalnego procesu złuszczania komórek pod płytką paznokciową gromadzi się zrogowaciała masa keratynowa. Prowadzi to do stopniowego pogrubienia paznokcia, zmiany jego kształtu oraz pogorszenia przylegania płytki do łożyska.
Nadmierne rogowacenie stanowi reakcję obronną organizmu na przewlekły ucisk, tarcie lub urazy mechaniczne. W miarę narastania zmian może dochodzić do deformacji płytki paznokciowej, utrudnionego skracania paznokci, a w bardziej zaawansowanych przypadkach także do powstawania bolesnych uszkodzeń tkanek miękkich w obrębie łożyska.
>> Warto przeczytać także: Onycholiza – co to jest? Objawy, przyczyny, diagnostyka i leczenie onycholizy paznokcia
Jakie są przyczyny rogowacenia podpaznokciowego?
Rogowacenie podpaznokciowe może rozwijać się z wielu powodów. Najczęściej jest wynikiem działania kilku czynników jednocześnie – zarówno mechanicznych, jak i chorobowych.
Do najczęstszych przyczyn należą:
- grzybica paznokci,
- łuszczyca paznokci,
- przewlekły ucisk w obuwiu (np. ciasne buty lub obuwie ochronne),
- mikrourazy i urazy mechaniczne paznokci,
- deformacje stóp (np. paluch koślawy, palce młotkowate),
- zaburzenia biomechaniki chodu i nieprawidłowy rozkład obciążeń,
- choroby ogólnoustrojowe, takie jak cukrzyca czy zaburzenia krążenia.
Z podologicznego punktu widzenia istotne znaczenie mają także czynniki związane z codzienną pielęgnacją oraz stylem życia. Do rogowacenia podpaznokciowego mogą predysponować:
- nieprawidłowe skracanie paznokci lub ich nadmierne piłowanie,
- częste stylizacje paznokci bez kontroli stanu płytki,
- brak prawidłowej pielęgnacji,
- długotrwała praca w pozycji stojącej,
- nadwaga zwiększająca przeciążenia stóp.
Jeśli nosisz ciasne buty lub wykonujesz pracę obciążającą stopy, ryzyko hiperkeratozy podpaznokciowej jest większe. Warto wówczas zwrócić szczególną uwagę na profilaktykę oraz regularną kontrolę stanu paznokci.
>> Może Cię zainteresować: Nadwaga a otyłość – czym się różnią? Klasyfikacja, leczenie i konsekwencje otyłości
Rogowacenie paznokci u rąk a u nóg – czym się różni?
Rogowacenie paznokci może dotyczyć zarówno dłoni, jak i stóp, jednak przyczyny jego powstawania oraz przebieg zmian często są inne. Różnice wynikają przede wszystkim z odmiennego obciążenia mechanicznego oraz specyfiki pielęgnacji tych okolic.
Rogowacenie paznokci u rąk
Rogowacenie paznokci u rąk występuje rzadziej niż w obrębie stóp. Zmiany częściej mają związek z chorobami dermatologicznymi lub ogólnoustrojowymi, takimi jak łuszczyca czy przewlekłe stany zapalne skóry. Mogą również wynikać z częstego kontaktu z detergentami, urazów mechanicznych lub nieprawidłowej stylizacji paznokci.
| Warto wiedzieć, że: Zmiany w obrębie paznokci dłoni są zwykle szybciej zauważalne. Zdarza się jednak, że są ignorowane lub maskowane lakierem czy stylizacją hybrydową, co może opóźniać diagnostykę i wdrożenie odpowiedniego leczenia. |
Rogowacenie paznokci u nóg
Rogowacenie paznokci u nóg rozwija się znacznie częściej. Najczęściej dotyczy paznokcia palucha i ma związek z przeciążeniami mechanicznymi powstającymi podczas chodzenia lub długotrwałego stania. Istotną rolę odgrywają również:
- deformacje stóp,
- zaburzenia biomechaniki chodu,
- noszenie zbyt ciasnego obuwia.
Zmiany w obrębie paznokci stóp mogą przez długi czas nie powodować bólu ani wyraźnych zaburzeń estetycznych. Z tego powodu pacjenci często zgłaszają się do specjalisty dopiero w bardziej zaawansowanym stadium problemu, gdy pojawia się pogrubienie płytki paznokciowej, dyskomfort lub trudności w jej skracaniu.
Różnice w przyczynach i przebiegu zmian sprawiają, że diagnostyka oraz leczenie rogowacenia paznokci u rąk i u nóg mogą wymagać odmiennego podejścia terapeutycznego.
>> Sprawdź też nasz artykuł: Pokaż piękne stopy, pożegnaj grzybicę
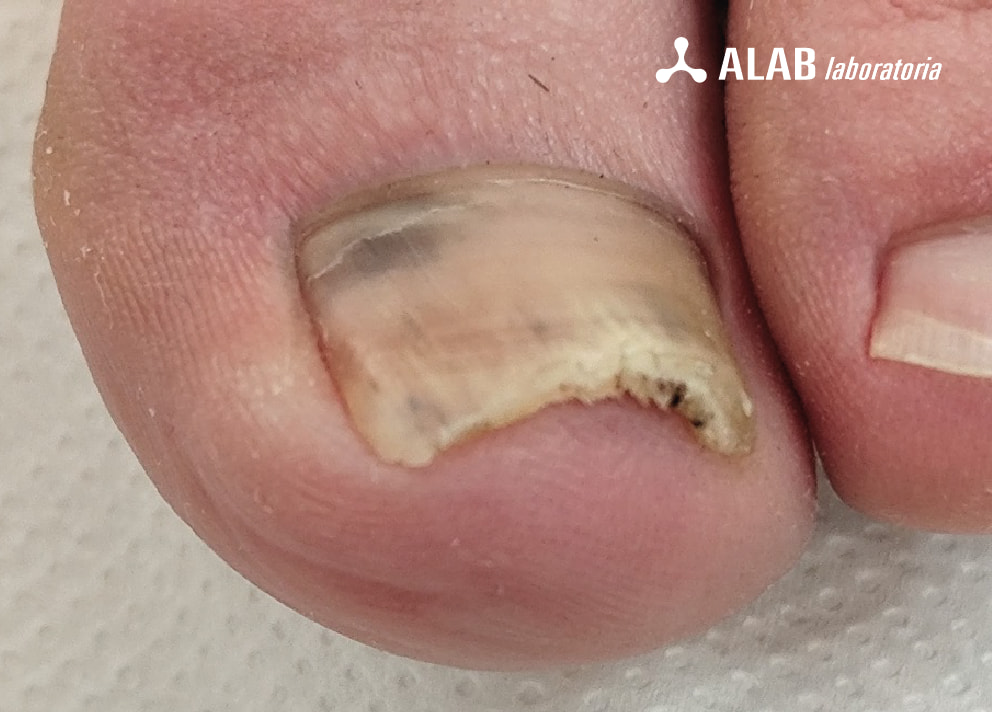
Jakie są objawy hiperkeratozy podpaznokciowej?
Najczęstsze objawy to:
- zażółcenie paznokcia,
- pogrubienie paznokcia,
- nagromadzenie mas rogowych pod płytką,
- deformacja jego kształtu,
- dyskomfort podczas chodzenia.
W zaawansowanych przypadkach może dojść do oddzielania się płytki paznokciowej lub ran w okolicy łożyska.
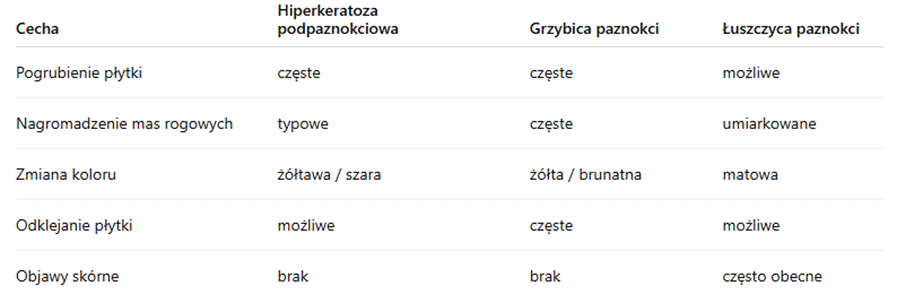
Hiperkeratoza podpaznokciowa a inne choroby paznokci – jak je odróżnić?
Hiperkeratoza może przypominać inne schorzenia paznokci. Najczęściej należy ją różnicować z:
- grzybicą paznokci,
- łuszczycą paznokci,
- dystrofiami płytki paznokciowej.
W przypadku wątpliwości konieczna jest konsultacja specjalistyczna z podologiem lub dermatologiem.
Jak wygląda diagnostyka rogowacenia paznokci?
Diagnostyka rogowacenia paznokci obejmuje szczegółowy wywiad oraz badanie kliniczne przeprowadzane przez specjalistę. Podczas wizyty oceniany jest wygląd płytki paznokciowej, stopień nagromadzenia mas rogowych oraz ewentualne objawy towarzyszące.
Ważnym elementem diagnostyki jest także badanie manualne, które pozwala ocenić bolesność, elastyczność tkanek oraz stopień przylegania płytki paznokciowej do łożyska. W niektórych przypadkach wykonuje się również badanie dermatoskopowe, umożliwiające dokładniejszą ocenę struktury paznokcia i różnicowanie zmian z innymi schorzeniami.
Specjalista może przeprowadzić również analizę biomechaniki chodu. Badanie to wykonywane jest m.in. z wykorzystaniem podoskopu lub plantokonturografu, które pozwalają ocenić rozkład nacisków na stopę oraz zidentyfikować miejsca przeciążeń sprzyjające powstawaniu hiperkeratozy.
W przypadku podejrzenia infekcji wykonywane są badania mykologiczne, które umożliwiają potwierdzenie lub wykluczenie grzybicy paznokci.
>> Warto przeczytać: Badania mykologiczne – czym są i kiedy się je wykonuje?

O co może zapytać specjalista podczas wywiadu?
- styl życia i poziom aktywności fizycznej,
- rodzaj noszonego obuwia,
- choroby współistniejące,
- stosowane leki,
- sposób pielęgnacji stóp,
- wcześniejsze urazy paznokci lub stóp.
Dokładna diagnostyka pozwala ustalić przyczynę rogowacenia podpaznokciowego i zaplanować skuteczne leczenie.
Na czym polega leczenie rogowacenia podpaznokciowego?
Leczenie zależy od przyczyny zmian. Może obejmować:
- usuwanie nadmiaru zrogowaciałych mas,
- opracowanie pogrubiałej płytki,
- założenie klamry ortonyksyjnej,
- zakładanie specjalistycznych opatrunków,
- stosowanie preparatów zmiękczających,
- dopasowanie indywidualnych wkładek korekcyjnych.
Regularna terapia pomaga zmniejszyć dolegliwości i poprawić wygląd paznokci.
Aby zmniejszyć ryzyko rozwoju i nawrotów rogowacenia paznokci, warto wprowadzić codzienne działania profilaktyczne wspierające prawidłowy wzrost płytki paznokciowej oraz kondycję skóry stóp.Pomocne mogą być:
- regularna kontrola wyglądu paznokci i szybka reakcja na pierwsze niepokojące zmiany,
- noszenie wygodnego obuwia o odpowiedniej szerokości i długości,
- prawidłowe skracanie paznokci – bez nadmiernego zaokrąglania brzegów,
- stosowanie preparatów nawilżających i zmiękczających skórę stóp,
- unikanie długotrwałego ucisku oraz przeciążeń podczas pracy lub aktywności sportowej,
- stosowanie indywidualnych wkładek ortopedycznych w przypadku zaburzeń biomechaniki chodu,
- dbanie o prawidłową masę ciała zmniejszającą obciążenie stóp,
- regularne wizyty kontrolne u podologa.
Istotne znaczenie ma także obserwacja tempa wzrostu paznokci oraz ich reakcji na codzienne obciążenia. Nawet niewielkie zmiany w strukturze płytki mogą świadczyć o rozwijającym się problemie.
Podsumowanie
Hiperkeratoza paznokci jest częstym schorzeniem wynikającym zarówno z przeciążeń mechanicznych, jak i chorób dermatologicznych. Wczesna diagnostyka oraz odpowiednio dobrane leczenie rogowacenia paznokci pozwalają ograniczyć ryzyko powikłań i poprawić komfort codziennego funkcjonowania.
Jeśli zauważysz pogrubienie paznokcia lub rogowacenie podpaznokciowe, nie zwlekaj z konsultacją. Szybkie wdrożenie terapii może znacząco poprawić stan paznokci oraz zapobiec dalszym zmianom.
Najczęstsze pytania (FAQ)
Hiperkeratoza paznokci zazwyczaj nie stanowi bezpośredniego zagrożenia dla zdrowia. Może jednak prowadzić do dyskomfortu podczas chodzenia, deformacji płytki paznokciowej oraz trudności w jej pielęgnacji. W zaawansowanych przypadkach może sprzyjać stanom zapalnym lub oddzielaniu się paznokcia od łożyska.
Rogowacenie podpaznokciowe można skutecznie kontrolować i leczyć, jeśli zostanie ustalona przyczyna jego powstawania. Terapia może obejmować zabiegi podologiczne, leczenie choroby podstawowej oraz zmianę codziennych nawyków wpływających na przeciążenia stóp.
Tak, hiperkeratoza paznokci może mieć charakter nawrotowy, szczególnie jeśli nie zostaną usunięte czynniki wywołujące problem, takie jak niewłaściwe obuwie czy zaburzenia biomechaniki chodu. Regularna profilaktyka i kontrola stanu paznokci pomagają ograniczyć ryzyko ponownego pojawienia się zmian.
Warto skonsultować się z podologiem lub dermatologiem, gdy paznokieć staje się wyraźnie pogrubiony, zmienia kolor, zaczyna boleć lub utrudnia chodzenie. Wczesna diagnostyka pozwala szybciej wdrożyć odpowiednie leczenie.
Tak, hiperkeratoza podpaznokciowa może towarzyszyć m.in. grzybicy paznokci, łuszczycy czy chorobom ogólnoustrojowym. Dlatego ważne jest przeprowadzenie dokładnej diagnostyki różnicowej.
Ryzyko wystąpienia hiperkeratozy można zmniejszyć poprzez odpowiednią pielęgnację paznokci, noszenie wygodnego obuwia oraz regularne wizyty kontrolne u specjalisty.
Tak. Intensywna aktywność fizyczna, szczególnie bieganie, sporty halowe czy trekking, może zwiększać ryzyko mikrourazów i przeciążeń paznokci stóp. Jeśli regularnie uprawiasz sport, zwróć uwagę na dobrze dopasowane obuwie oraz właściwą pielęgnację paznokci.
W wielu przypadkach tak. Jeśli przyczyną hiperkeratozy są zaburzenia biomechaniki chodu lub przeciążenia stóp, indywidualnie dobrane wkładki ortopedyczne mogą zmniejszyć nacisk na paznokcie i ograniczyć nawroty problemu.
Zwiększona masa ciała powoduje większe obciążenie stóp, co może sprzyjać powstawaniu zmian w obrębie paznokci. Redukcja masy ciała oraz odpowiednia profilaktyka mogą zmniejszyć ryzyko hiperkeratozy podpaznokciowej.
Tak. Z wiekiem zmienia się tempo wzrostu paznokci oraz elastyczność skóry, co może sprzyjać narastaniu mas rogowych pod płytką paznokcia. Regularna kontrola podologiczna jest w tej grupie szczególnie ważna.
- R. Baran, D.A. Dawber, Diseases of the Nails and Their Management, Wiley-Blackwell, Oxford 2012.
- B.M. Piraccini, Nail Disorders. A Practical Guide to Diagnosis and Management, Springer, Milano 2014.
- A. Tosti, Nail Disorders. A Comprehensive Approach, Elsevier, London 2018.
- R. Scher, C. Daniel, Scher and Daniel’s Nails. Diagnosis, Surgery, Therapy, Springer, New York 2018.
- N. Di Chiacchio, E. Haneke, B. Richert, Nail Surgery, Springer, Heidelberg 2010.
- R. Baran, R. Hay, E. Haneke, A. Tosti, Onychomycosis. The Current Approach to Diagnosis and Therapy, Informa Healthcare, London 2006.
- M. Klamczyńska, M. Ciupińska, Podologia, Wydawnictwo Lekarskie PZWL, Warszawa 2020.
- M. Klamczyńska, E. Kopaczewska, A. Skocka-Pietruszewska, Atlas podologiczny. Patologia skóry i paznokci, Wydawnictwo Lekarskie PZWL, Warszawa 2022.