Próchnica zębów należy do najczęściej występujących chorób przewlekłych, a jednocześnie bywa jedną z najbardziej bagatelizowanych. Często rozwija się ona podstępnie, bez wyraźnych objawów, co sprawia, że wielu pacjentów odkłada leczenie, nie zdając sobie sprawy z potencjalnych konsekwencji. Tymczasem nieleczona próchnica to nie tylko problem lokalny dotyczący struktury zęba, lecz przewlekłe ognisko zakażenia, które może oddziaływać na funkcjonowanie całego organizmu. W jaki sposób?
| Z tego artykułu dowiesz się, m.in.: >> jak powstaje próchnica; >> jakie są objawy próchnicy; >> jakie są skutki nieleczonej próchnicy zębów; >> na czym polega profilaktyka próchnicy; >> jaki wpływ ma próchnica w ciąży na kobietę i dziecko. |
Spis treści:
- Jak powstaje próchnica?
- Jak wygląda próchnica?
- Przyczyny powstawania próchnicy zębów
- Czy próchnica jest groźna?
- Powikłania nieleczonej próchnicy w jamie ustnej
- Próchnica zębów a choroby ogólnoustrojowe
- Jak próchnica w ciąży wpływa na kobietę i dziecko?
- Profilaktyka próchnicy zębów
- Nieleczona próchnica zębów – podsumowanie
- Najczęstsze pytania o nieleczoną próchnicę zębów (FAQ)
Jak powstaje próchnica?
Próchnica rozpoczyna się niepozornie, na styku diety, bakterii i czasu. W jamie ustnej naturalnie bytują mikroorganizmy, które wykorzystują cukry dostarczane wraz z pożywieniem jako źródło energii. W trakcie ich metabolizmu powstają kwasy, stopniowo obniżające pH w obrębie płytki nazębnej. To właśnie one inicjują proces demineralizacji szkliwa – najtwardszej, a zarazem najbardziej zmineralizowanej tkanki w organizmie.
Wypłukiwanie wapnia, fosforu i magnezu osłabia jego strukturę, czyniąc ząb coraz mniej odpornym na dalsze uszkodzenia. Jeśli ten stan utrzymuje się wystarczająco długo, naturalne mechanizmy obronne przestają być skuteczne, a proces próchnicowy zaczyna postępować w głąb zęba.
>> Sprawdź również: Halitoza i nieświeży oddech z żołądka. Przyczyny, diagnostyka i leczenie
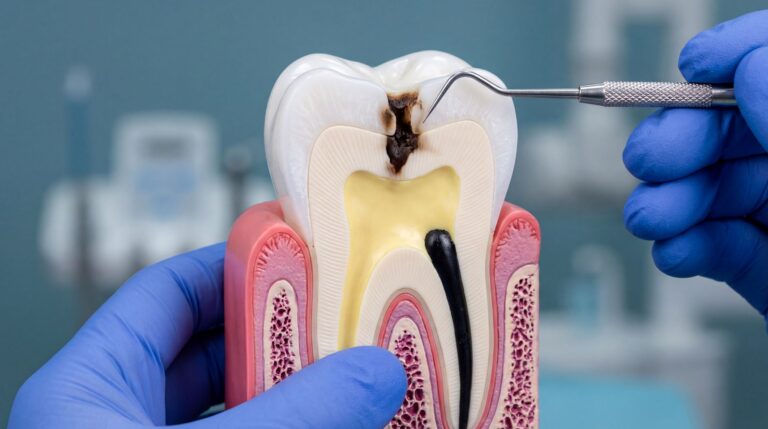
Jak wygląda próchnica?
Próchnica rozwija się etapami, a jej obraz kliniczny zmienia się wraz z głębokością uszkodzenia tkanek zęba:
- Etap początkowy – na szkliwie pojawiają się matowe, kredowobiałe plamy, będące objawem demineralizacji; zmiany te często przebiegają bezobjawowo i są trudne do zauważenia bez badania stomatologicznego;
- Ubytek szkliwa – postępująca utrata minerałów prowadzi do przerwania ciągłości szkliwa i powstania niewielkich otworów, w których gromadzą się bakterie i resztki pokarmowe;
- Zajęcie zębiny – bakterie i kwasy przenikają do głębszej, bardziej miękkiej warstwy zęba, co skutkuje nadwrażliwością na bodźce termiczne, słodkie pokarmy oraz bólem podczas gryzienia;
- Zajęcie miazgi – w zaawansowanym stadium dochodzi do zapalenia miazgi zawierającej nerwy i naczynia krwionośne, co objawia się silnym, pulsującym bólem i ryzykiem powikłań obejmujących tkanki okołowierzchołkowe.
>> Zobacz też: Gorzki smak w ustach – o czym może świadczyć?
Przyczyny powstawania próchnicy zębów
Rozwój próchnicy jest procesem długotrwałym i wieloczynnikowym, wynikającym z kumulacji niekorzystnych warunków w jamie ustnej. Wpływ na rozwój próchnicy mają:
- niewłaściwa higiena jamy ustnej – niedokładne szczotkowanie oraz brak stosowania nici dentystycznych sprzyjają zaleganiu płytki nazębnej i namnażaniu bakterii;
- dieta bogata w cukry proste – częste spożywanie słodzonych napojów i przekąsek dostarcza bakteriom substratu do produkcji kwasów niszczących szkliwo;
- tworzenie się kamienia nazębnego – nieusuwana płytka nazębna ulega mineralizacji, tworząc kamień, który chroni bakterie i umożliwia im penetrację w głąb zęba;
- uwarunkowania indywidualne – genetyczna podatność szkliwa, jego jakość oraz skład śliny mogą zwiększać ryzyko rozwoju próchnicy;
- zaniedbania profilaktyczne – zbyt rzadkie wizyty kontrolne u stomatologa opóźniają wykrycie zmian próchnicowych na wczesnym, odwracalnym etapie.
Czy próchnica jest groźna?
Choć próchnica bywa początkowo bezobjawowa i często jest bagatelizowana, w rzeczywistości stanowi poważne zagrożenie dla zdrowia jamy ustnej. Niezahamowany proces próchnicowy prowadzi do stopniowego rozpadu szkliwa i zębiny, otwierając bakteriom drogę do głębszych struktur zęba. W momencie zajęcia miazgi dochodzi do uszkodzenia nerwów i naczyń krwionośnych, co objawia się silnym, często pulsującym bólem. Na tym etapie domowa higiena jamy ustnej przestaje być wystarczająca, a jedyną szansą na uratowanie zęba jest leczenie endodontyczne.
Powikłania nieleczonej próchnicy w jamie ustnej
Nieleczona próchnica prowadzi do stopniowego rozszerzania się procesu zapalnego i obejmuje coraz głębsze struktury jamy ustnej, powodując szereg poważnych powikłań, takich jak:
- zapalenie i martwica miazgi zęba – bakterie penetrują wnętrze zęba, uszkadzając nerwy i naczynia krwionośne, co objawia się silnym, często pulsującym bólem;
- ropnie okołowierzchołkowe – nagromadzenie treści ropnej w okolicy wierzchołka korzenia prowadzi do ostrych stanów zapalnych i znacznego dyskomfortu;
- zmiany zapalne tkanek okołozębowych – infekcja może szerzyć się na kość i tkanki miękkie, zwiększając ryzyko destrukcji struktur kostnych;
- konieczność leczenia kanałowego lub ekstrakcji zęba – w zaawansowanym stadium jedyną metodą zachowania zęba bywa leczenie endodontyczne, a w części przypadków jego usunięcie;
- przewlekłe ognisko zakażenia – nieleczona próchnica może stać się źródłem stałego stanu zapalnego w organizmie, negatywnie wpływając na ogólne zdrowie pacjenta.
Próchnica zębów a choroby ogólnoustrojowe
Próchnica nie jest wyłącznie lokalnym problemem jamy ustnej – stanowi potencjalne ognisko przewlekłego stanu zapalnego, który może oddziaływać na cały organizm. Nieleczone zmiany próchnicowe sprzyjają namnażaniu bakterii i ich toksyn, które wraz z krwią mogą migrować do odległych narządów. W odpowiedzi układ odpornościowy pozostaje w stanie ciągłej aktywacji, co sprzyja rozwojowi lub zaostrzeniu chorób przewlekłych.

Nieleczona próchnica zębów a choroby serca
Przewlekłe stany zapalne w obrębie zębów i tkanek okołowierzchołkowych mogą istotnie zwiększać ryzyko chorób układu krążenia. Bakterie pochodzące z jamy ustnej przedostają się do krwiobiegu, gdzie mogą uczestniczyć w procesie powstawania blaszek miażdżycowych. Wykazano, że u pacjentów z niewyleczonymi zębami częściej dochodzi do choroby niedokrwiennej serca i ostrych zespołów wieńcowych. Ogniska zapalne, nawet bezobjawowe, działają jak stałe źródło bodźca zapalnego, który obciąża naczynia krwionośne i serce.
>> Przeczytaj także: Czym jest miażdżyca? Objawy i konsekwencje
Próchnica zębów a choroby układu oddechowego
Bakterie bytujące w ogniskach próchnicowych mogą być również wdychane do dolnych dróg oddechowych. U osób starszych, przewlekle chorych lub z obniżoną odpornością zwiększa to ryzyko infekcji płuc, w tym zapaleń oskrzeli i płuc. Zły stan jamy ustnej sprzyja kolonizacji patogenów, które łatwo przenoszą się do układu oddechowego, pogarszając przebieg chorób przewlekłych i wydłużając czas rekonwalescencji.
Wpływ próchnicy zębów na nerki
Nerki są szczególnie wrażliwe na długotrwałe obciążenie toksynami i bakteriami krążącymi we krwi. Przewlekłe infekcje jamy ustnej mogą nasilać procesy zapalne i przyczyniać się do pogorszenia funkcji nerek. Co istotne, zależność ta działa dwukierunkowo – choroby nerek sprzyjają problemom stomatologicznym, a nieleczona próchnica może przyspieszać rozwój niewydolności nerek, tworząc niekorzystne błędne koło.
Nieleczona próchnica a cukrzyca
Cukrzyca i próchnica wzajemnie się nasilają. Podwyższony poziom glukozy we krwi sprzyja rozwojowi bakterii w jamie ustnej, jednocześnie osłabiając mechanizmy obronne organizmu. Z kolei przewlekły stan zapalny wywołany przez nieleczoną próchnicę może utrudniać kontrolę glikemii. U pacjentów z cukrzycą infekcje stomatologiczne częściej przebiegają ciężej i wolniej się goją, dlatego regularna opieka dentystyczna stanowi istotny element terapii tej choroby.
Nieleczone zęby a ból głowy czy ryzyko zapalenia opon mózgowych
Zaawansowana próchnica może być przyczyną przewlekłych bólów głowy, wynikających z rozprzestrzeniania się stanu zapalnego oraz podrażnienia struktur nerwowych. W skrajnych przypadkach bakterie mogą szerzyć się na okoliczne przestrzenie anatomiczne, zwiększając ryzyko poważnych powikłań, takich jak zapalenie zatok, a nawet zapalenie opon mózgowych.
| Warto wiedzieć: Nieleczona próchnica może również wpływać na układ kostno-szkieletowy i stawy. Przewlekły stan zapalny sprzyja nadmiernej reakcji układu odpornościowego, co może nasilać dolegliwości bólowe stawów i zwiększać ryzyko chorób zapalnych o podłożu autoimmunologicznym. |
>> Sprawdź także: Zapalenie opon mózgowych – rodzaje, objawy, przyczyny, badania
Jak próchnica w ciąży wpływa na kobietę i dziecko?
Ciąża to okres intensywnych zmian hormonalnych, które mogą zwiększać podatność na próchnicę i stany zapalne jamy ustnej. Wahania poziomu estrogenów i progesteronu sprzyjają rozwojowi bakterii oraz osłabiają naturalne mechanizmy obronne dziąseł i szkliwa. Nieleczona próchnica staje się wówczas nie tylko źródłem bólu i dyskomfortu u przyszłej mamy, ale również ogniskiem przewlekłego stanu zapalnego.
Bakterie oraz mediatory zapalne mogą przedostawać się do krwiobiegu, potencjalnie wpływając na przebieg ciąży i rozwój płodu. Dlatego tak istotne jest wczesne wykrywanie i leczenie ubytków – odpowiednio zaplanowane zabiegi stomatologiczne, szczególnie w drugim trymestrze, są bezpieczne i stanowią ważny element profilaktyki zdrowia matki i dziecka.
>> Zobacz też: Kalendarz badań w ciąży. Kiedy i jakie badania należy wykonać?

Profilaktyka próchnicy zębów
Skuteczna profilaktyka próchnicy opiera się na regularnych działaniach, które ograniczają rozwój bakterii i chronią szkliwo przed demineralizacją:
- systematyczna higiena jamy ustnej – szczotkowanie zębów co najmniej dwa razy dziennie pastą z fluorem, dokładne oczyszczanie przestrzeni międzyzębowych za pomocą nici dentystycznej oraz stosowanie dopasowanych płukanek do jamy ustnej, a także w miarę możliwości szczotkowanie zębów po jedzeniu;
- odpowiednia dieta – ograniczenie spożycia cukrów prostych i słodzonych napojów, a jednocześnie włączanie do jadłospisu produktów bogatych w wapń, fosfor i witaminę D oraz świeżych owoców i warzyw, które pobudzają wydzielanie śliny;
- regularne kontrole stomatologiczne – wizyty u dentysty co najmniej raz na sześć miesięcy pozwalają na wczesne wykrycie zmian próchnicowych i wdrożenie leczenia na etapie odwracalnym.
>> Przeczytaj też: Fluor – pierwiastek niezbędny czy toksyczny? Rola w organizmie, źródła w diecie
Nieleczona próchnica zębów – podsumowanie
Podsumowując:
- próchnica jest przewlekłą chorobą bakteryjną, która rozwija się stopniowo i często przez długi czas pozostaje bezobjawowa;
- nieleczona prowadzi do ubytków, bólu, stanów zapalnych miazgi, a w zaawansowanych przypadkach do utraty zęba;
- ogniska zapalne w jamie ustnej mogą wpływać na zdrowie ogólnoustrojowe, zwiększając ryzyko chorób serca, układu oddechowego, nerek, cukrzycy oraz poważnych powikłań neurologicznych;
- w okresie ciąży próchnica stanowi dodatkowe zagrożenie zarówno dla kobiety, jak i rozwijającego się dziecka, dlatego wymaga szczególnej kontroli;
- regularna higiena jamy ustnej, odpowiednia dieta oraz systematyczne wizyty u stomatologa pozwalają skutecznie zapobiegać rozwojowi próchnicy.
Najczęstsze pytania o nieleczoną próchnicę zębów (FAQ)
Tak. Nieleczona próchnica stanowi przewlekłe ognisko zapalne, które obciąża układ odpornościowy i może sprzyjać ogólnemu osłabieniu organizmu.
Tak. W zaawansowanym stadium infekcja może rozszerzyć się na tkanki okołowierzchołkowe i kość, prowadząc do stanów zapalnych i ropni.
Tak. Bakterie z jamy ustnej mogą przedostawać się do krwiobiegu i oddziaływać na inne narządy, zwiększając ryzyko chorób ogólnoustrojowych.
Mechanizm choroby jest podobny, jednak u dzieci próchnica rozwija się szybciej i może mieć większy wpływ na rozwój zębów stałych.
Tak, choć zdarza się to rzadko. Nieleczone, zaawansowane zakażenia zębopochodne mogą w skrajnych przypadkach doprowadzić do uogólnionej infekcji, w tym sepsy.
Opieka merytoryczna: lek. Sara Aszkiełowicz
Bibliografia
- https://www.termedia.pl/wartowiedziec/Ukryte-infekcje-zebow-moga-zwiekszac-ryzyko-chorob-serca,23160.html [dostęp: 16.02.2026]
- Bęben A., Próchnica zębów – przyczyny, rodzaje, etapy. Jak wygląda? Leczenie, zapobieganie, wylecz.to, 2025.
- Błachowska M., Opydo-Szymaczek J., Torlińska-Walkowiak N. „Factors affecting dental caries development in primary dentition of pre-school children.” Nowa Stomatologia (2021).
- Warreth A. Dental Caries and Its Management. Int J Dent. 2023 Jan 3;2023:9365845.
- Msagati FR, Mandari GJ, Simon ENM. Dental caries status and treatment need among pregnant women attending antenatal clinics in Dar-Es-Salaam region, Tanzania. BMC Oral Health. 2024 Sep 4;24(1):1038.