Zespół złamanego serca nie jest pojęciem z komedii romantycznej – to rzeczywista, ostra dysfunkcja mięśnia sercowego. Jest klinicznym dowodem na to, że długotrwały stres emocjonalny ma realne konsekwencje somatyczne. Czym jest zespół Takotsubo? Jakie może mieć konsekwencje i jakie są jego przyczyny? Zapraszamy do lektury.
| Z artykułu dowiesz się, że: >> zespół złamanego serca to naprawdę istniejąca jednostka chorobowa, >> objawy zespołu do złudzenia przypominają symptomy zawału serca, >> główną przyczyną choroby jest ostry stres psychiczny lub fizyczny, >> rokowania w chorobie są dobre, >> profilaktyka choroby to m.in. umiejętność radzenia sobie ze stresem, >> u wielu osób wymaga wsparcia psychologicznego. |
Spis treści:
- Czym jest zespół Takotsubo i skąd jego nazwa?
- Przyczyny i patomechanizm powstawania zespołu złamanego serca
- Takotsubo – objawy zespołu złamanego serca
- Diagnostyka kardiomiopatii Takotsubo
- Leczenie zespołu złamanego serca
- Kardiomiopatia Takotsubo – skutki długofalowe i rokowania
- Zespół Takotsubo – profilaktyka
- Zakończenie
- Takotsubo – sekcja FAQ
Czym jest zespół Takotsubo i skąd jego nazwa?
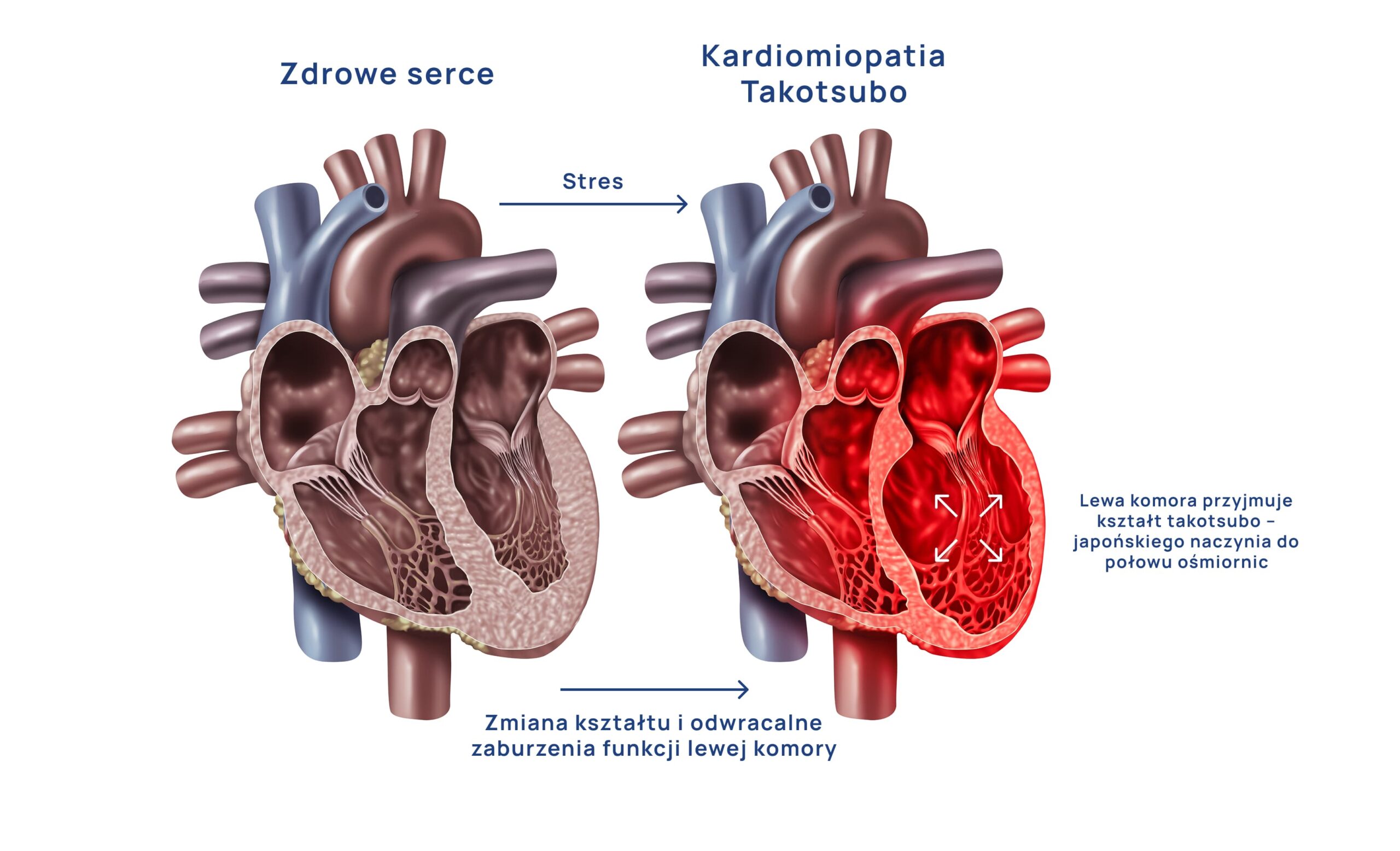
Zespół Takotsubo to odwracalna, przejściowa kardiomiopatia, charakteryzująca się przemijającym zaburzeniem kurczliwości lewej komory serca.
Nazwa pochodzi od słowa określającego japońskie gliniane naczynie używane do połowu ośmiornic – z szerokim, okrągłym dnem i wąską szyjką. Ośmiornica wchodzi do środka i już nie może się wydostać. W badaniu echokardiograficznym serce pacjenta z tym zespołem przyjmuje analogiczny kształt, z charakterystycznym, rozdętym jak balonik, koniuszkiem lewej komory.
Z uwagi na podobieństwo do zawału mięśnia sercowego wymaga precyzyjnej diagnostyki różnicowej. Częstość występowania wynosi 1,0-2,5% w populacji ogólnej, przy czym zdecydowana większość przypadków dotyczy kobiet po menopauzie.
Ze względu na mechanizm powstawania zespół Takotsubo bywa również nazywany kardiomiopatią stresową lub zespołem złamanego serca.
Przyczyny i patomechanizm powstawania zespołu złamanego serca
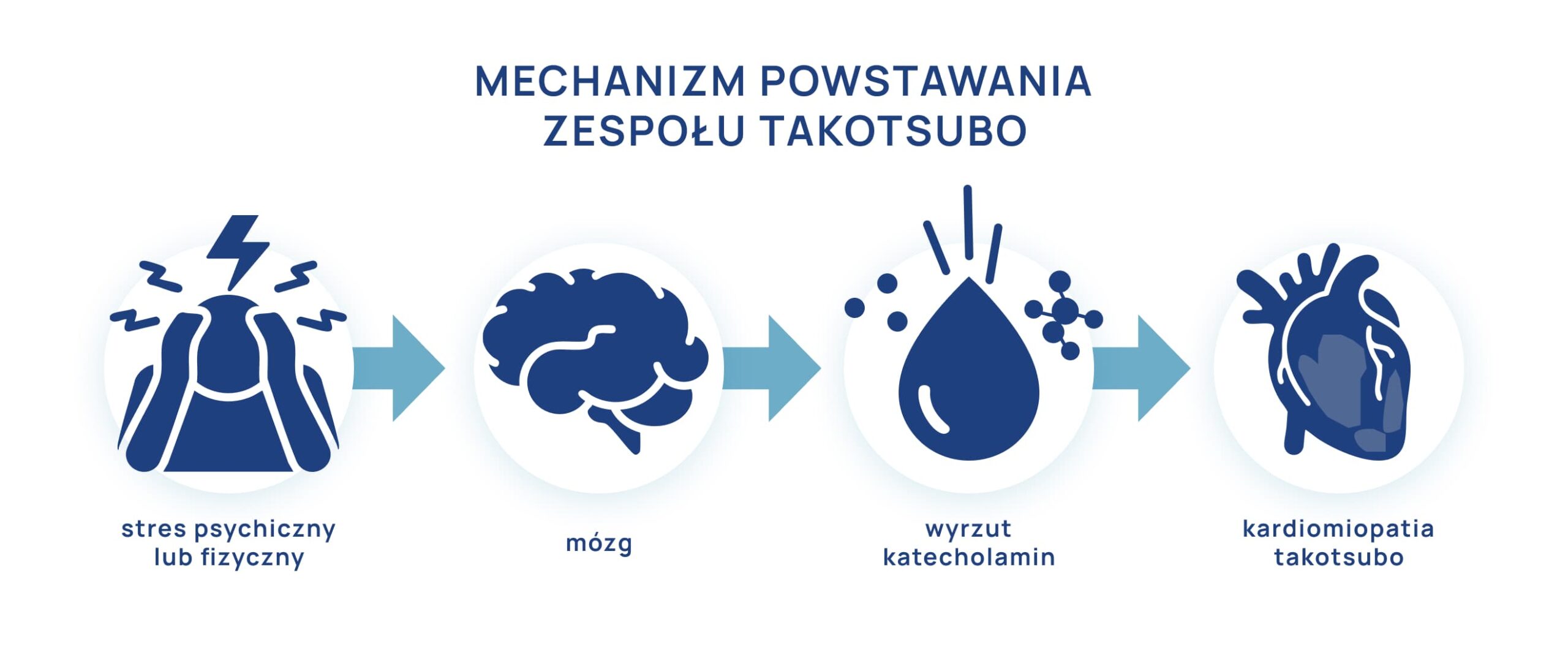
Dokładna przyczyna zespołu Takotsubo nie została w pełni wyjaśniona. Obecnie najbardziej akceptowane teorie wskazują na toksyczne działanie katecholamin oraz zaburzenia w mikrokrążeniu wieńcowym, na co nakładają się złożone mechanizmy neuroendokrynne, angażujące ośrodki poznawcze mózgu oraz oś podwzgórzowo-przysadkowo-nadnerczową.
Czynniki emocjonalne i stresowe
Stres i nadmierna aktywacja układu współczulnego stanowi istotny element patofizjologii tej choroby. Badania wykazały, że stężenia katecholamin – adrenaliny i noradrenaliny – u pacjentów z zespołem Takotsubo są 2-3-krotnie wyższe niż u osób z zawałem serca. Gwałtowny wyrzut hormonów stresu prowadzi do przeciążenia komórek mięśnia sercowego i skutkuje przejściową dysfunkcją lewej komory.
Silny stres emocjonalny wywołuje aktywację mózgu, wzrost stężenia kortyzolu i katecholamin. Zarówno krążąca adrenalina i noradrenalina uwalniana z komórek chromochłonnych rdzenia nadnerczy, jak i noradrenalina uwalniania miejscowo z zakończeń nerwów współczulnych w ostrej fazie choroby osiągają bardzo wysokie stężenia. Nadmiar katecholamin działa toksycznie na komórki mięśnia sercowego, zwiększa także jego obciążenie.
Typowe czynniki wyzwalające zespół złamanego serca to:
- śmierć bliskiej osoby,
- zdrada, rozwód,
- nagłe, intensywne przeżycia emocjonalne,
- przedłużająca się samotność.
>> Warto przeczytać także nasz artykuł: Migotanie przedsionków: objawy, przyczyny, rozpoznanie i postępowanie
Inne czynniki wyzwalające kardiomiopatię Takotsubo
Nowsze badania wskazują, że czynniki fizyczne mogą wywoływać zespół Takotsubo częściej niż wcześniej sądzono.
Są to:
- niedobór estrogenów – większość pacjentek kardiomiopatią stresowa to kobiety po menopauzie. Badania na modelach zwierzęcych wykazały, że estrogeny pełnią funkcję ochronną dla serca, nasilając syntezę czynników kardioprotekcyjnych, takich jak białka szoku cieplnego i przedsionkowy peptyd natriuretyczny,
- predyspozycje genetyczne – u pacjentów z zespołem Takotsubo częściej wykrywa się polimorfizm L41Q kinazy receptora sprzężonego z białkiem G (GRK5). Ten wariant genetyczny modyfikuje odpowiedź serca na stymulację katecholaminami i zmniejsza reakcję receptorów β-adrenergicznych,
- dysfunkcja mikrokrążenia – obejmuje upośledzenie rozkurczu naczyń krwionośnych, nadmierny ich skurcz co zaburza przepływ krwi przez komórki mięśnia sercowego,
- stresory fizyczne, np. zabiegi medyczne, infekcje, urazy, choroby neurologiczne, podanie egzogennych katecholamin czy obecność guza chromochłonnego (pheochromocytoma).
Takotsubo – objawy zespołu złamanego serca
Objawy kliniczne zespołu Takotsubo w znacznym stopniu naśladują obraz ostrego zespołu wieńcowego, czyli zawału serca.
Objawy przypominające zawał serca
Objawy kardiomiopatii Takotsubo, które można pomylić z zawałem serca to:
- ból w klatce piersiowej,
- duszność,
- poczucie zagrożenia życia.
Dane wskazują, że ból w klatce piersiowej i duszność to objawy występujące najczęściej. Ból odczuwa aż 68% pacjentów, natomiast duszność zgłasza około 18% chorych. Objawy mogą być tak intensywne, że wymagają wezwania pogotowia ratunkowego.
W cięższych przypadkach mogą wystąpić:
- wstrząs kardiogenny (około 4% pacjentów),
- migotanie komór (około 1,5% pacjentów),
- ostra niewydolność lewej komory serca.
>> Może Cię zainteresować: Ból serca – co może być powodem i jak zdiagnozować przyczynę?
| WAŻNE: Objawy kliniczne zespołu Takotsubo przypominają objawy zawału serca. |
Zespół Takotsubo a zawał serca – różnice
Obraz kliniczny zespołu Takotsubo jest bardzo zbliżony do ostrego zespołu wieńcowego, istotne różnice stwierdza się w badaniach.
- Zmiany w EKG
W zawale serca lekarz obserwuje charakterystyczne zmiany w EKG, których nie ma w przypadku zespołu złamanego serca, np. brak typowego dla zawału załamka Q, który nazywany jest „dziurą elektryczną” i świadczy o uszkodzeniu mięśnia sercowego. Nieobecne są również inne cechy niedokrwienia mięśnia sercowego.
- Różnice w badaniach laboratoryjnych
Zawał mięśnia sercowego to często znacznie podwyższone stężenie troponin sercowych, natomiast w zespole Takotsubo podwyższenie jest niewielkie, zazwyczaj <1 ng/ml.
Druga istotna różnica to znacznie podwyższone stężenia peptydu natriuretycznego typu B (BNP) i NT-proBNP – 3-4-krotnie wyższe niż w ostrym zespole wieńcowym. W zawale serca jest to parametr, który rośnie w sposób umiarkowany.

- Zmiany w koronarografii
Zespól Takotsubo cechuje brak istotnych zwężeń w koronarografii, tętnice wieńcowe nie są zmienione. Natomiast zawał serca to zamknięcie lub znaczne zwężenie i brak drożności naczyń serca.
Diagnostyka kardiomiopatii Takotsubo
Ze względu na podobieństwo objawów klinicznych do zawału serca diagnostyka wymaga wykluczenia ostrego zespołu wieńcowego.
Kryteria Mayo Clinic obejmują:
- potwierdzenie obecności czynnika stresowego,
- brak istotnej choroby wieńcowej w koronarografii,
- świeże zmiany w EKG (uniesienie ST i/lub odwrócenie T) lub istotny wzrost stężenia troponin sercowych – potwierdzenie zawału serca,
- wykluczenie pheochromocytoma lub zapalenia mięśnia sercowego.
>> Sprawdź nasz artykuł: Najczęstsze choroby serca – objawy i diagnostyka
Badania obrazowe w zespole złamanego serca
Echokardiografia to podstawowe badanie obrazowe w zespole Takotsubo. Uwidacznia charakterystyczne balonowate uwypuklenie koniuszka lewej komory serca, które występuje u 75% pacjentów. U 25% obserwuje się uwypuklenie ściany komory, z zaburzeniami kurczliwości środkowych segmentów serca, przy prawidłowej kurczliwości podstawy i koniuszka. Często stwierdza się obniżoną frakcję wyrzutową serca oraz SAM (z ang. Systolic Anterior Motion), w którym płatek zastawki mitralnej porusza się nieprawidłowo i jest „zasysany” do wnętrza lewej komory. Utrudnia to przepływ krwi do aorty i zwiększa ciśnienie wewnątrz serca.
Koronarografia w diagnostyce tej choroby ma zasadnicze znaczenie w różnicowaniu z ostrym zespołem wieńcowym, wykazując prawidłowe tętnice wieńcowe lub nieistotną miażdżycę. Dodatkowych informacji może dostarczać rezonans magnetyczny serca, który pozwala na precyzyjną ocenę zajęcia prawej komory i różnicowanie z innymi rodzajami kardiomiopatii.
Widoczne są również zmiany w EKG, najczęściej w postaci uniesienia odcinka ST (56% przypadków), głównie w odprowadzeniach przedsercowych, oraz odwrócenie załamka T (39%). Brak jest w EKG cech zawału serca.
>> Przeczytaj również: Badania serca – jakie są rodzaje? Kto i kiedy powinien wykonać badania kardiologiczne?
Badania laboratoryjne w zespole Takotsubo
U około 90% pacjentów podwyższone są markery sercowe – troponiny. Jednak w przeciwieństwie do ostrego zespołu wieńcowego szczytowe stężenie zwykle nie przekracza 1 ng/ml. Peptydy natriuretyczne (BNP, NT-proBNP) są często 3-4-krotnie wyższe niż u pacjentów z OZW i korelują z obniżoną frakcją wyrzutową oraz podwyższonym stężeniem katecholamin.
| WAŻNE: W kardiomiopatii stresowej obserwuje się wysokie stężenia peptydów sercowych: NT-proBNP i BNP. |
Inne badania
W rzadkich przypadkach wykonuje się biopsję mięśnia sercowego, która może wykazać nacieki zapalne z jednojądrzastymi limfocytami, leukocytami i makrofagami, włóknienie mięśnia sercowego oraz pasma skurczu, co odróżnia tę jednostkę od martwicy występującej w zawale.
Leczenie zespołu złamanego serca
Ze względu na podobieństwo do zawału mięśnia sercowego, początkowe postępowanie koncentruje się na wykluczeniu choroby wieńcowej. Wstępna terapia obejmuje podaż tlenu, heparynę dożylną, aspirynę i beta-blokery.
Po potwierdzeniu rozpoznania zespołu Takotsubo i wykluczeniu choroby wieńcowej można odstawić aspirynę, natomiast wskazana jest kontynuacja beta-blokerów. Mogą również być stosowane inne leki kardiologiczne: inhibitory konwertazy angiotensyny (ACE-I) lub blokery receptora angiotensynowego – w ramach leczenia zaburzeń kurczliwości.
Około 20% pacjentów rozwija zastoinową niewydolność serca jako powikłanie – w tych przypadkach pomocne są diuretyki i nitrogliceryna.
U osób z zespołem Takotsubo wskazana jest psychoterapia mająca na celu:
- przepracowanie żałoby,
- oddzielenie czynników zależnych od pacjenta od niezależnych,
- zrozumienie granic własnej odpowiedzialności,
- redukcję przewlekłego stresu emocjonalnego.
Kardiomiopatia Takotsubo – skutki długofalowe i rokowania
Większość pacjentów (96%) ma dobre rokowanie z pełnym powrotem do zdrowia. Częstość nawrotów ocenia się na 0-15%.
Funkcja lewej komory zaczyna się poprawiać w ciągu kilku dni, a pełna normalizacja następuje w ciągu 3-4 tygodni.
Mimo dobrego rokowania anatomicznego, pacjenci często nie wracają do stanu sprzed epizodu pod względem psychologicznym i emocjonalnym. Badania również wykazują, że pacjenci z zespołem Takotsubo wykazują trwałe zaburzenia funkcji śródbłonka naczyń i odpowiedzi naczyniowej na stres psychiczny.
Czy zespół złamanego serca jest śmiertelny?
Śmiertelność szpitalna waha się od 0 do 8%, większość źródeł podaje 1-2%. Pomimo niskiego prawdopodobieństwa zgonu, zespół Takotsubo należy traktować jako ostrą, rzeczywistą niewydolność lewej komory wymagającą odpowiedniej opieki medycznej i psychologicznej.
Zespół Takotsubo – profilaktyka
Zespół Takotsubo stanowi sygnał ostrzegawczy ze strony organizmu. Przewlekły stres emocjonalny, niewyrażane emocje i długotrwałe funkcjonowanie w trybie przetrwania mogą prowadzić do wymiernych konsekwencji somatycznych.
Odpowiednia profilaktyka, w tym wsparcie psychologiczne i psychiatryczne w sytuacjach przewlekłego obciążenia emocjonalnego, może zapobiec rozwojowi tej poważnej, choć odwracalnej kardiomiopatii.
Z perspektywy medycznej pacjenci wymagają:
- kontrolnych badań echokardiograficznych potwierdzających normalizację funkcji komory,
- monitorowania pod kątem nawrotów,
- ewentualnego kontynuowania farmakoterapii przez okres do 12 miesięcy.
Osoby po przebytym zespole Takotsubo powinny rozważyć:
- konsultację psychologiczną lub psychoterapeutyczną,
- naukę technik radzenia sobie ze stresem,
- identyfikację i przepracowanie źródeł przewlekłego obciążenia emocjonalnego,
- wsparcie psychiatryczne w przypadku towarzyszących zaburzeń lękowych lub depresyjnych.
>> Zobacz też: Medytacja – jak działa na stres? Czym jest medytacja, jak zacząć medytować?
Zakończenie
Zespół Takotsubo to jednostka chorobowa z pograniczu kardiologii i psychiatrii, ilustrująca nierozerwalny związek między emocjami a fizjologią serca. Mimo przemijającego charakteru zaburzeń anatomicznych, może stanowić poważne zagrożenie dla życia i wymaga kompleksowej diagnostyki oraz leczenia.
Takotsubo – sekcja FAQ
Tak, chociaż nie ma osobnego kodu w klasyfikacji ICD-10, oznaczany jest jako I42.8 – inne kardiomiopatie.
Nie. Imituje zawał serca, ale nie powoduje istotnych zmian w tętnicach wieńcowych.
Stres psychiczny lub fizyczny i następujący po nim wyrzut katecholamin.
Funkcja serca zaczyna się poprawiać w ciągu kilku dni, pełna funkcjonalność powraca po 3-4 tygodniach.
Rokowanie są dobre, 96% pacjentów wraca do pełnego zdrowia fizycznego.
Najlepszym sposobem zapobiegania tej chorobie jest nauczenie się radzenia sobie ze stresem.
Bibliografia
- Amin HZ, Amin LZ, Pradipta A. Takotsubo Cardiomyopathy: A Brief Review. J Med Life. 2020 Jan-Mar;13(1):3-7. doi: 10.25122/jml-2018-0067. PMID: 32341693; PMCID: PMC7175432.
- Singh T, Khan H, Gamble DT, Scally C, Newby DE, Dawson D. Takotsubo Syndrome: Pathophysiology, Emerging Concepts, and Clinical Implications. Circulation. 2022 Mar 29;145(13):1002-1019. doi: 10.1161/CIRCULATIONAHA.121.055854. Epub 2022 Mar 28. Erratum in: Circulation. 2022 May 17;145(20):e1053. doi: 10.1161/CIR.0000000000001075.
- Ambrose JA, Albayati A. Takotsubo – The great pretender. Int J Cardiol. 2025 Sep 1;434:133369. doi: 10.1016/j.ijcard.2025.133369. Epub 2025 May 11. PMID: 40360067.