Zesztywniające zapalenie stawów kręgosłupa (ZZSK) to przewlekła choroba zapalna, która może prowadzić do znacznego ograniczenia ruchomości i trwałego usztywnienia naszego najważniejszego „rusztowania”. Co to w ogóle za choroba? U kogo występuje najczęściej? Jak postawić rozpoznanie? To tylko część nurtujących pytań, które pojawiają przy haśle ZZSK.
| Z tego artykułu dowiesz się: >> co to jest ZZSK i jakie jest jego podłoże, >> jakie objawy mogą świadczyć o chorobie, >> czy choroba dotyka także innych narządów, >> jakie badania pomagają w diagnozie, >> jakie są metody leczenia – od ćwiczeń po leki biologiczne, >> jakie są perspektywy leczenia i codziennego funkcjonowania. |
Spis treści:
- Czym jest zesztywniające zapalenie stawów kręgosłupa?
- Objawy kliniczne zesztywniającego zapalenia stawów kręgosłupa
- Objawy pozaszkieletowe ZZSK
- Jak zdiagnozować zesztywniające zapalenie stawów kręgosłupa?
- Leczenie ZZSK
- Rokowania w leczeniu ZZSK
- Zesztywniające zapalenie stawów kręgosłupa – FAQ
Czym jest zesztywniające zapalenie stawów kręgosłupa?
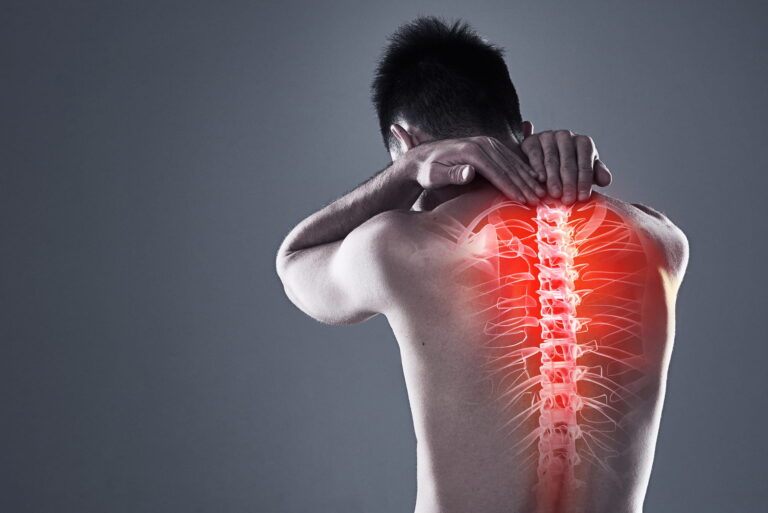
Zesztywniające zapalenie stawów kręgosłupa (ZZSK) to przewlekła choroba zapalna należąca do grupy spondyloartropatii. Dotyka głównie stawów krzyżowo-biodrowych oraz struktur kręgosłupa (stawów, więzadeł i krążków międzykręgowych). W ich obrębie rozwija się stan zapalny, który z czasem prowadzi do włóknienia i kostnienia, co skutkuje stopniowym usztywnianiem kręgosłupa.
Choroba ma silny komponent genetyczny, ale wpływ mają również czynniki immunologiczne i środowiskowe. ZZSK dotyka najczęściej ludzi młodych, między 15. a 30. rokiem życia i częściej występuje u mężczyzn.

Objawy kliniczne zesztywniającego zapalenia stawów kręgosłupa
Objawy ZZSK pojawiają się stopniowo i często są niespecyficzne, co sprawia, że choroba bywa rozpoznawana z dużym opóźnieniem. Do najczęstszych należą:
- przewlekły ból w okolicy lędźwiowo-krzyżowej – tępy, nasilający się nocą i nad ranem, często promieniujący do pośladków,
- poranna sztywność kręgosłupa – utrzymująca się powyżej 30 minut i zmniejszająca się po ruchu,
- stopniowe ograniczenie ruchomości – trudności w prostowaniu pleców, skrętach tułowia, pochylaniu,
- zmniejszona ruchomość klatki piersiowej – wynikająca ze sztywności połączeń żebrowo-kręgowych,
- zajęcie innych stawów – kolan, bioder, barków lub przyczepów ścięgnistych.
| Pamiętaj: Młody wiek zachorowania to pułapka. Pierwsze objawy bywają mylone z przeciążeniem lub wadami postawy. |
>> Sprawdź: Ból kolan – przyczyny, diagnostyka i leczenie
Objawy pozaszkieletowe ZZSK
ZZSK to choroba ogólnoustrojowa – zmiany zapalne mogą dotyczyć wielu narządów poza układem ruchu.
Nawracające zapalenie tęczówki
To jeden z najczęstszych objawów pozastawowych. Objawia się:
- bólem oka,
- światłowstrętem,
- łzawieniem,
- pogorszeniem ostrości widzenia.
Wymaga to pilnej konsultacji okulistycznej.
Objawy sercowo-naczyniowe
W przebiegu ZZSK mogą pojawić się zaburzenia rytmu serca lub dysfunkcja zastawki aortalnej. Objawy bywają skryte i często wymagają oceny kardiologicznej.
>> Warto przeczytać też: Najczęstsze choroby serca – objawy i diagnostyka
Zmiany w płucach
U części pacjentów pojawiają się zmiany włókniste w górnych płatach płuc, torbiele lub rozstrzenia. Sprzyja to nadkażeniom i pogorszeniu wydolności oddechowej.
Zmiany w nerkach
Czasami występuje białkomocz, kamica nerkowa lub zaburzenia filtracji. Część zmian może wynikać także z przewlekłego stosowania leków przeciwzapalnych.
>> Może Cię zainteresować: Kamica układu moczowego – przyczyny, rodzaje, objawy, zalecenia dietetyczne
Powikłania neurologiczne
Zaawansowane kostnienie kręgosłupa zwiększa ryzyko złamań kręgów i ucisku na struktury nerwowe, co prowadzi do zaburzeń czucia, osłabienia siły mięśniowej, a nawet problemów z kontrolą zwieraczy.
Osteoporoza a ZZSK
Przewlekły stan zapalny i ograniczona aktywność sprzyjają spadkowi masy kostnej, co zwiększa ryzyko złamań – szczególnie w kręgosłupie.
Jak zdiagnozować zesztywniające zapalenie stawów kręgosłupa?
Diagnoza ZZSK opiera się na połączeniu wywiadu, badań obrazowych i laboratoryjnych.
Najważniejsze elementy procesu diagnostycznego to:
- wywiad i badanie przedmiotowe,
| Uwaga: Czytelniku, zapamiętaj – przygotowanie się do wywiadu (precyzyjny opis dolegliwości, dokumentacja medyczna) znacznie ułatwia pracę lekarzowi i skraca czas potrzebny do rozpoznania. |
- badania obrazowe – RTG stawów krzyżowo-biodrowych (obecnie rzadziej) lub rezonans magnetyczny, który może wykazać zmiany zapalne nawet we wczesnym stadium,
- badania laboratoryjne – podwyższone markery zapalne (CRP, OB), obecność antygenu HLA-B27.
Wczesne rozpoznanie jest kluczowe, ponieważ umożliwia szybkie rozpoczęcie terapii i spowolnienie postępu choroby.
>> Dowiedz się więcej: CRP – jak interpretować wyniki badania?
Leczenie ZZSK
Leczenie ma na celu zmniejszenie stanu zapalnego, poprawę ruchomości i zapobieganie powikłaniom.
Leczenie niefarmakologiczne
Ten element terapii to przede wszystkim:
- regularna fizjoterapia – ćwiczenia rozciągające, oddechowe, stabilizacyjne,
- utrzymywanie prawidłowej postawy ciała oraz ergonomii pracy,
- aktywność fizyczna – spacery, pływanie, ćwiczenia mobilizujące.
>> Zobacz: Ile kroków dziennie powinno się robić? Fakty i mity
Standardowe leczenie farmakologiczne
Do najczęściej stosowanych grup leków należą:
- niesteroidowe leki przeciwzapalne (NLPZ) – podstawowe i najczęściej stosowane,
- leki biologiczne,
- leki łagodzące objawy towarzyszące.
W uzasadnionych przypadkach, po ocenie wielospecjalistycznej, opcją jest także leczenie operacyjne.
Rokowania w leczeniu ZZSK
Przebieg choroby jest indywidualny. U niektórych osób postęp jest powolny i niewielki, u innych dochodzi do znacznego usztywnienia kręgosłupa. Dzięki współczesnej farmakoterapii i fizjoterapii wielu pacjentów może funkcjonować aktywnie przez lata, zachowując dobrą jakość życia. Regularne kontrole i stałe leczenie są podstawą utrzymania sprawności.
Zesztywniające zapalenie stawów kręgosłupa – FAQ
Najczęściej od przewlekłego bólu krzyża i porannej sztywności, pojawiającej się u młodych dorosłych.
Często tak, ale prawidłowe CRP nie wyklucza choroby.
Nie. To choroba zapalna, a nie nowotworowa.
Unikać długiego bezruchu, palenia, niewłaściwej postawy i samodzielnego nadużywania leków przeciwzapalnych.
Długość życia zwykle nie jest skrócona — kluczowa jest właściwa terapia.
Może tak być, jeśli zajęte są stawy obwodowe lub przyczepy ścięgniste.
ZZSK to choroba wymagająca długoterminowej opieki i zaangażowania w leczenie, zarówno farmakologiczne, jak i niefarmakologiczne. Odpowiednia aktywność fizyczna, szybkie reagowanie na objawy i współpraca ze specjalistami pozwalają minimalizować dolegliwości i spowolnić postęp choroby.
Źródła
- Agrawal P, Tote S, Sapkale B. Diagnosis and Treatment of Ankylosing Spondylitis. Cureus. 2024 Jan 19;16(1):e52559. doi: 10.7759/cureus.52559. PMID: 38371049; PMCID: PMC10874590., https://pmc.ncbi.nlm.nih.gov/articles/PMC10874590/ [dostęp: 15.12.2025 r.].
- Ward MM, Deodhar A, Gensler LS, Dubreuil M, Yu D, Khan MA, Haroon N, Borenstein D, Wang R, Biehl A, Fang MA, Louie G, Majithia V, Ng B, Bigham R, Pianin M, Shah AA, Sullivan N, Turgunbaev M, Oristaglio J, Turner A, Maksymowych WP, Caplan L. 2019 Update of the American College of Rheumatology/Spondylitis Association of America/Spondyloarthritis Research and Treatment Network Recommendations for the Treatment of Ankylosing Spondylitis and Nonradiographic Axial Spondyloarthritis. Arthritis Care Res (Hoboken). 2019 Oct;71(10):1285-1299. doi: 10.1002/acr.24025. Epub 2019 Aug 21. PMID: 31436026; PMCID: PMC6764857., https://pmc.ncbi.nlm.nih.gov/articles/PMC6764857/ [dostęp: 15.12.2025 r.].
- Zhao SS, Harrison SR, Thompson B, Yates M, Eddison J, Chan A, Clarke N, Corp N, Davis C, Felix L, Flora K, Gregory WJ, Jones GT, Lamb CA, Marzo-Ortega H, Murphy DJ, Petrushkin H, Sandhu V, Sengupta R, Siebert S, Van Der Windt DA, Webb D, Yiu ZZN, Gaffney K. Executive Summary: The 2025 British Society for Rheumatology guideline for the treatment of axial spondyloarthritis with biologic and targeted synthetic DMARDs. Rheumatology (Oxford). 2025 Jun 1;64(6):3234-3241. doi: 10.1093/rheumatology/keaf090. PMID: 40199508; PMCID: PMC12107059., https://pmc.ncbi.nlm.nih.gov/articles/PMC12107059/ [dostęp: 15.12.2025 r.].
- Zhu W, He X, Cheng K, Zhang L, Chen D, Wang X, Qiu G, Cao X, Weng X. Ankylosing spondylitis: etiology, pathogenesis, and treatments. Bone Res. 2019 Aug 5;7:22. doi: 10.1038/s41413-019-0057-8. PMID: 31666997; PMCID: PMC6804882., https://pmc.ncbi.nlm.nih.gov/articles/PMC6804882/ [dostęp: 15.12.2025 r.].